高乳酸血症的病因机制、诊疗指南与鉴别诊断及危重病例分析
急诊科医师必备知识与临床实践指南
一、高乳酸血症的病因与发病机制
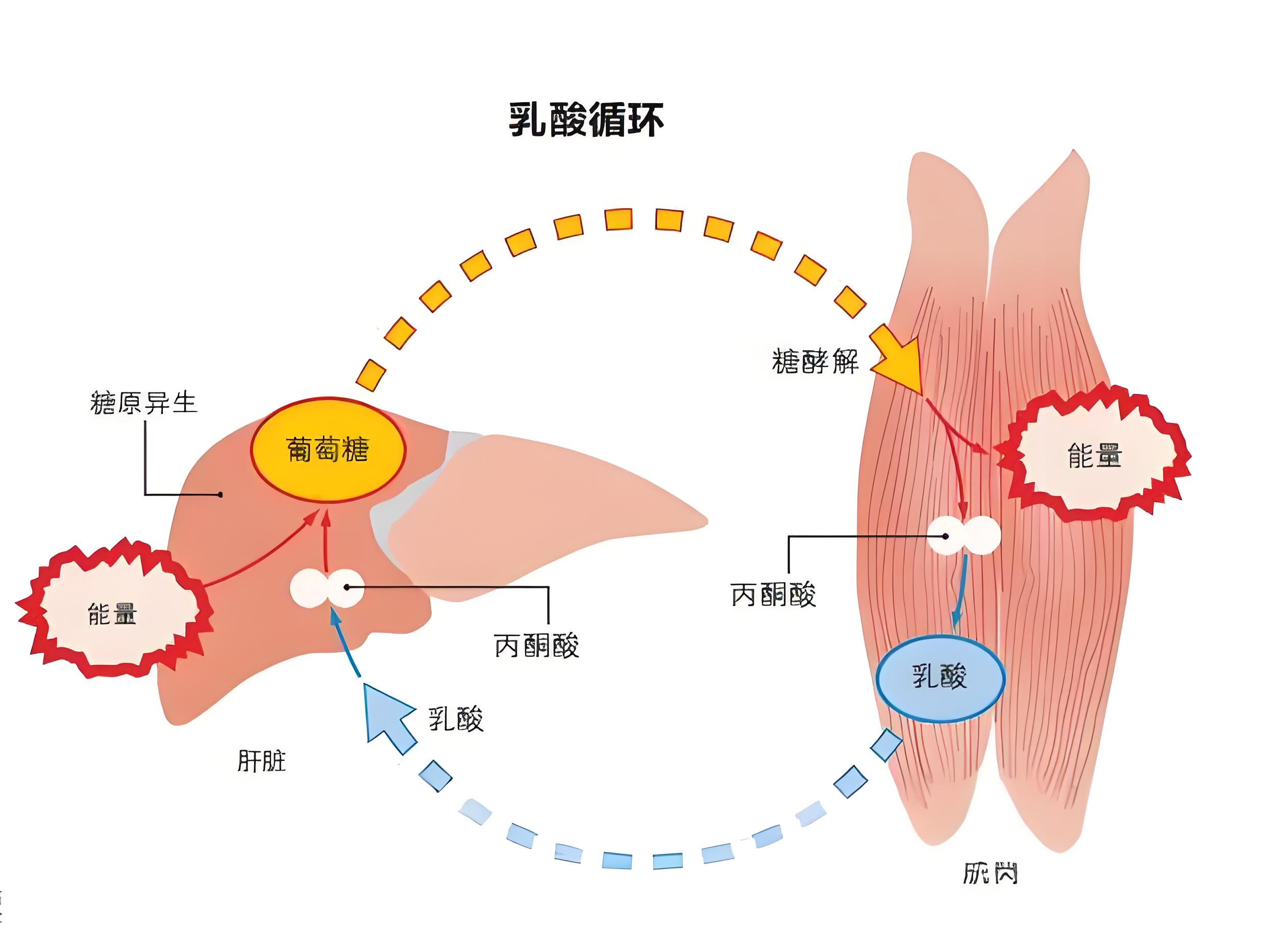
乳酸代谢的生理基础
- 1
乳酸生成:无氧条件下,葡萄糖经糖酵解生成丙酮酸,在乳酸脱氢酶(LDH)催化下还原为乳酸 - 2
乳酸清除:主要依赖肝脏(60-70%)通过糖异生作用,其次为肾脏(25-30%)和心脏等组织 - 3
正常范围:健康成人血乳酸浓度维持在0.5-1.7mmol/L
病因分类与机制
类型A(缺氧性高乳酸血症)
组织氧供不足导致无氧代谢增强
- • 循环衰竭:心源性休克(60-80%)、低血容量性休克(死亡率30-50%)
- • 氧合障碍:严重低氧血症(PaO2<30-40mmHg)、一氧化碳中毒
- • 局部缺血:肠系膜缺血、肢体缺血
类型B(非缺氧性高乳酸血症)
B1型:肝衰竭、糖尿病酮症酸中毒、恶性肿瘤
B2型:双胍类药物、β2受体激动剂、氰化物中毒
B3型:线粒体疾病、糖原累积症
病理生理机制
生成增加机制
- • 组织缺氧时ATP生成不足
- • 休克时儿茶酚胺释放
- • 脓毒症时Na+/K+-ATP酶活性增加
清除减少机制
- • 肝灌注不足或肝功能损害
- • 肾衰竭减少乳酸排泄
- • 酸中毒抑制糖异生
酸碱平衡影响
- • 每1mmol/L乳酸降低HCO3-约1mmol/L
- • pH<7.2时心肌收缩力抑制
二、高乳酸血症的诊疗指南
诊断标准
标准
高乳酸血症
血乳酸>2mmol/L(静脉血)或>1.8mmol/L(动脉血)
危重
乳酸酸中毒
血乳酸>4mmol/L伴pH<7.35和HCO3-<22mmol/L
轻度
2-4mmol/L
中度
4-6mmol/L
重度
>6mmol/L
实验室检查
必查项目
动脉血气分析
血乳酸
电解质
血糖
肾功能
肝功能
血乳酸
电解质
血糖
肾功能
肝功能
选查项目
血酮体
血渗透压
毒物筛查
血培养
血渗透压
毒物筛查
血培养
治疗原则
病因治疗
类型A(缺氧性)
- • 感染性休克:早期液体复苏(30ml/kg)+抗生素(1h内)
- • 心源性休克:正性肌力药+血运重建
- • 低血容量休克:快速补液+止血
类型B(非缺氧性)
- • 双胍类药物过量:血液净化
- • 恶性肿瘤:化疗控制原发病
- • 先天性代谢病:补充葡萄糖
支持治疗
循环支持
- • 去甲肾上腺素0.05-3μg/kg/min维持MAP≥65mmHg
- • 液体复苏首选平衡盐溶液
呼吸支持
- • 氧疗维持SpO2>94%
- • 严重酸中毒(pH<7.1)考虑机械通气
纠正酸中毒
- • pH<7.15:碳酸氢钠1mmol/kg iv drip
- • 严重酸中毒:CRRT治疗
监测指标
乳酸动态监测
每2-4小时监测(目标6h内下降≥10%/h)
血流动力学监测
有创血压、CVP、ScvO2
尿量监测
每小时尿量(目标>0.5ml/kg/h)
三、鉴别诊断
| 疾病 | 关键鉴别点 | 辅助检查 |
|---|---|---|
| 糖尿病酮症酸中毒(DKA) | 高血糖常>16.7mmol/L,血酮阳性 | 血糖、血酮 |
| 酒精性酮症酸中毒 | 酗酒史+呕吐,β-羟丁酸/乙酰乙酸比例增高 | 渗透压、乙醇浓度 |
| 尿毒症酸中毒 | 血肌酐显著升高,BUN/Cr比值增高 | BUN、Cr |
| 甲醇/乙二醇中毒 | 渗透压间隙>10mOsm/kg,甲醇中毒伴视力障碍 | 毒物筛查 |
| 高渗高血糖状态(HHS) | 血糖>33.3mmol/L,血浆渗透压>320mOsm/L | 渗透压计算 |
四、高乳酸血症危重病例抢救实例
病例资料
一般情况
- • 性别年龄:男性,58岁
- • 职业:出租车司机
- • 主诉:意识模糊6小时,加重伴气促2小时
- • 入院时间:2025-05-28 23:15
既往史
- • 2型糖尿病10年,二甲双胍1g bid(近3天自行加倍剂量)
- • 高血压病史5年,氨氯地平5mg qd
- • 慢性肾功能不全CKD3期(基线Cr 150μmol/L)
入院查体
- • T 36.5℃,P 128次/分,R 32次/分,BP 85/50mmHg
- • 神志昏迷,GCS 6分(E1V1M4)
- • 双侧瞳孔等大等圆,直径3mm,对光反射迟钝
- • 四肢末梢湿冷,毛细血管充盈时间>3秒
辅助检查
- • 动脉血气:pH 6.92,Lac 15.8mmol/L
- • 急诊生化:Cr 320μmol/L,BUN 28mmol/L
- • 血常规:WBC 13.5×10⁹/L,N 89%
诊治经过
初始评估与诊断
初步诊断:
- 重度乳酸酸中毒(二甲双胍相关)
- 分布性休克
- 多器官功能障碍(中枢、循环、肾脏)
病情危重度评估:
SOFA评分
14分
(死亡率>90%)
APACHE II
32分
抢救措施
1. 气道与呼吸管理
- • 气管插管,机械通气(SIMV模式,VT 450ml,f 16次/分)
- • 目标:PaO2>60mmHg,PaCO2 30-35mmHg
2. 循环支持
- • 30分钟内快速输注乳酸林格液1000ml(后改为生理盐水)
- • 去甲肾上腺素0.2μg/kg/min起始,滴定至MAP>65mmHg
3. 病因治疗
- • 停用二甲双胍
- • 紧急CVVH治疗(置换液流量35ml/kg/h)
病情演变
入院6小时
- • 血气:pH 7.12,Lac 9.8mmol/L
- • 血压稳定(MAP 68mmHg)
- • 尿量20ml/h,继续CVVH治疗
入院12小时
- • 神志转清,GCS 14分
- • 血气:pH 7.28,Lac 4.2mmol/L
- • 切换为间歇性血液透析
入院24小时
- • 成功脱机拔管
- • 乳酸2.1mmol/L,Cr 210μmol/L
- • 停用血管活性药物
经验总结与复盘
成功关键因素
- 早期识别病因:明确二甲双胍在肾功能不全患者中蓄积导致B型乳酸酸中毒
- 快速启动CRRT:有效清除乳酸和二甲双胍(清除率>30ml/min)
- 精准血流动力学管理:结合PiCCO监测指导液体复苏
- 多学科协作:ICU、肾内科、内分泌科协同诊治
教训与改进
- 用药史问诊不足:初期未及时发现患者自行加倍二甲双胍剂量 → 建立家庭用药清单核查制度
- 初始液体选择不当:使用乳酸林格液可能加重酸中毒 → 统一使用生理盐水或碳酸氢钠林格液
- 监测频率不足:初期每4小时监测乳酸 → 重症患者前6小时每小时监测乳酸
急诊处理流程优化建议
1. 快速评估
- • 生命体征+GCS评分
- • 即时血气+乳酸检测
- • 床旁超声评估
2. 紧急干预
- • 气道管理(GCS≤8分插管)
- • 1小时内完成液体复苏
- • 病因特异性治疗
3. 持续监测
- • 每1小时乳酸直至下降>10%
- • 每4小时SOFA评分
- • 持续有创血流动力学监测





评论0