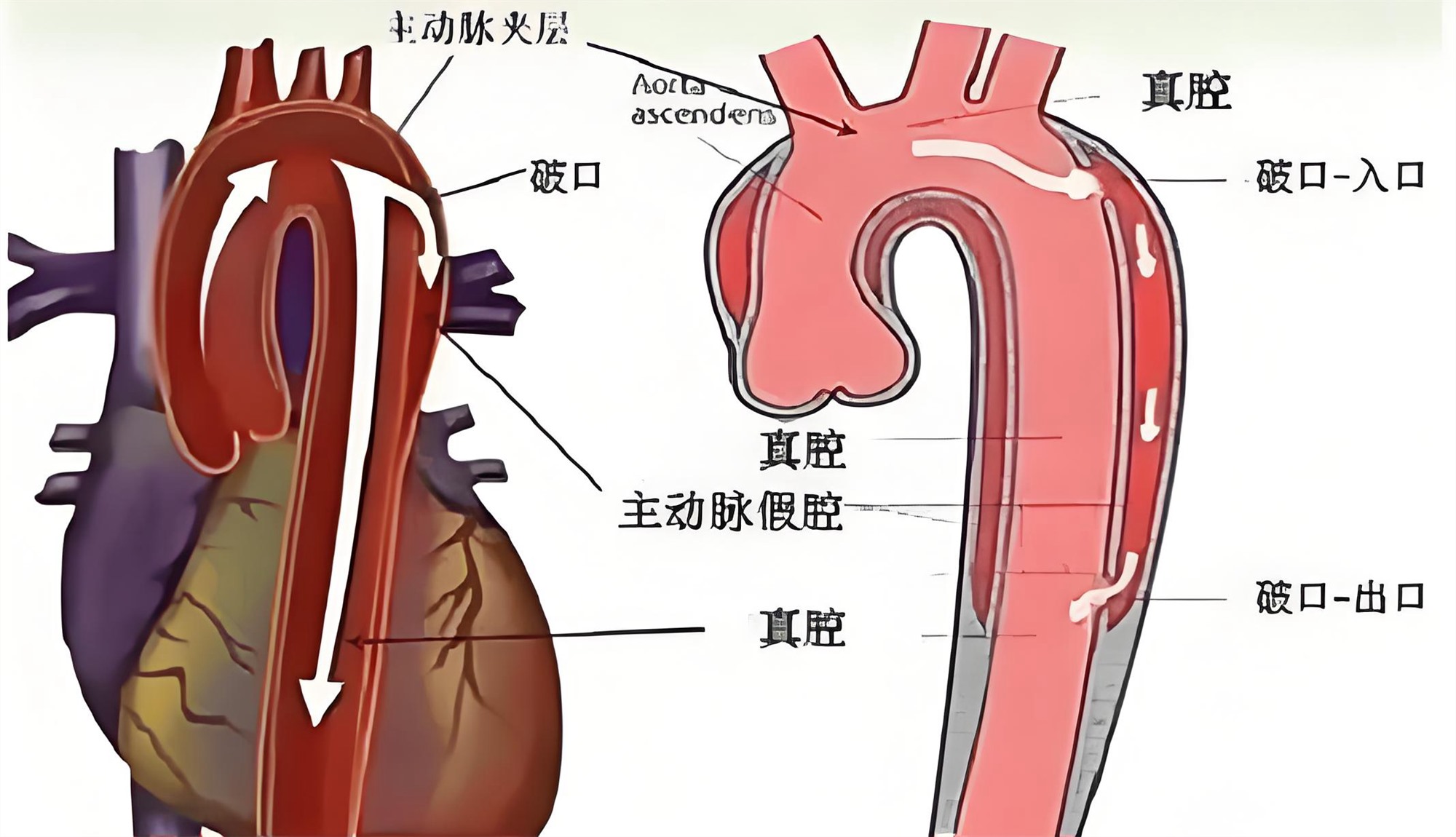
基于2024年ESC主动脉疾病指南 & 2022中国专家共识 主动脉内膜撕裂(高血压为主要诱因,占70%~90%) A型特点:破口位于升主动脉,累及冠状动脉、主动脉瓣、头臂动脉 假腔血液从升主动脉外膜破入心包腔 心包积液快速积聚 → 心脏舒张受限 → 每搏输出量骤降 → 休克 突发撕裂样胸背痛(前胸为主,放射至颈/背部) 一过性晕厥(心包压塞致脑灌注不足,见于30%病例) 呼吸困难、大汗、濒死感 Beck三联征:低血压(收缩压 <90mmhg)、颈静脉怒张、心音遥远<> 脉搏不对称(累及头臂动脉时桡动脉搏动减弱) 腹部压痛或神经缺损 D-二聚体 >500μg/L(敏感度95%) 床旁超声(POCUS):心包积液 >2cm,主动脉根部扩张 >4cm CTA(敏感度98%):显示内膜片、真假腔、心包积血 TEE(CTA阴性时):升主动脉内膜破口评估 收缩压目标:100~120mmHg β受体阻滞剂:艾司洛尔 0.5mg/kg IV弹注,后0.05~0.3mg/kg/min泵入 血管扩张剂:硝普钠 0.3μg/kg/min起泵(需β阻滞剂后用) 避免心包穿刺(抽液后可能加重假腔渗血) 立即手术开胸减压(穿刺仅用于濒死且手术延迟>30分钟者) 孙氏手术(中国共识首选):升主动脉+全弓置换+支架象鼻术 术中要点: 先切开心包减压→肝素化→建立体外循环 主动脉根部处理(A2型需冠脉重建,A3型需Bentall术) 入抢救室,多巴胺维持血压,开放中心静脉 POCUS确认心包压塞,通知心外科 艾司洛尔+硝普钠泵入(血压升至95/60mmHg) CTA确诊,家属签署手术同意书 进手术室(未行心包穿刺) 男,64岁,高血压病史15年(未规律服药) 脑动脉瘤支架术后2年 突发胸骨后撕裂样痛伴大汗、意识丧失20分钟 意识模糊,四肢湿冷 颈静脉怒张 心界扩大,心音低钝,HR 130次/分 左侧桡动脉搏动减弱 心包积液(2.5cm),右室舒张期塌陷 升主动脉内径5.0cm,内膜摆动 D-二聚体 12,560ng/mL cTnI 1.8ng/mL(轻度升高) Stanford A型夹层 心包积血约400ml 识别症状三联征(胸痛+晕厥+低血压)→ 立即启动POCUS D-二聚体与CTA无缝衔接(>10倍升高预示高死亡率) 绕行CCU直达手术室("Door-to-Knife"时间 <90分钟)<> 避免单用纯α受体激动剂,以免增加剪切力A型夹层破入心包致心包压塞、休克的诊治要点与病例分析
核心病理机制夹层形成基础
心包压塞机制
临床表现与诊断核心症状
体征三联征
急诊"金标准"诊断流程
快速筛查(≤10分钟)
确诊检查(≤30分钟)
关键鉴别诊断
疾病
关键鉴别点
检查策略
急性心梗
心电图ST段动态演变,肌钙蛋白显著升高
冠脉CTA/造影
肺栓塞
右心负荷增重,D-二聚体升高但无心包积液
CTPA
张力性气胸
患侧呼吸音消失,颈静脉怒张但血压可正常
胸片/床旁超声
治疗方案与时间窗急诊室处理
血流动力学支持
心包压塞紧急处理
手术方案(唯一根治手段)
手术可使死亡率从90%降至15%~20%抢救时间轴关键节点
成功抢救病例分析患者基本信息
主诉
查体
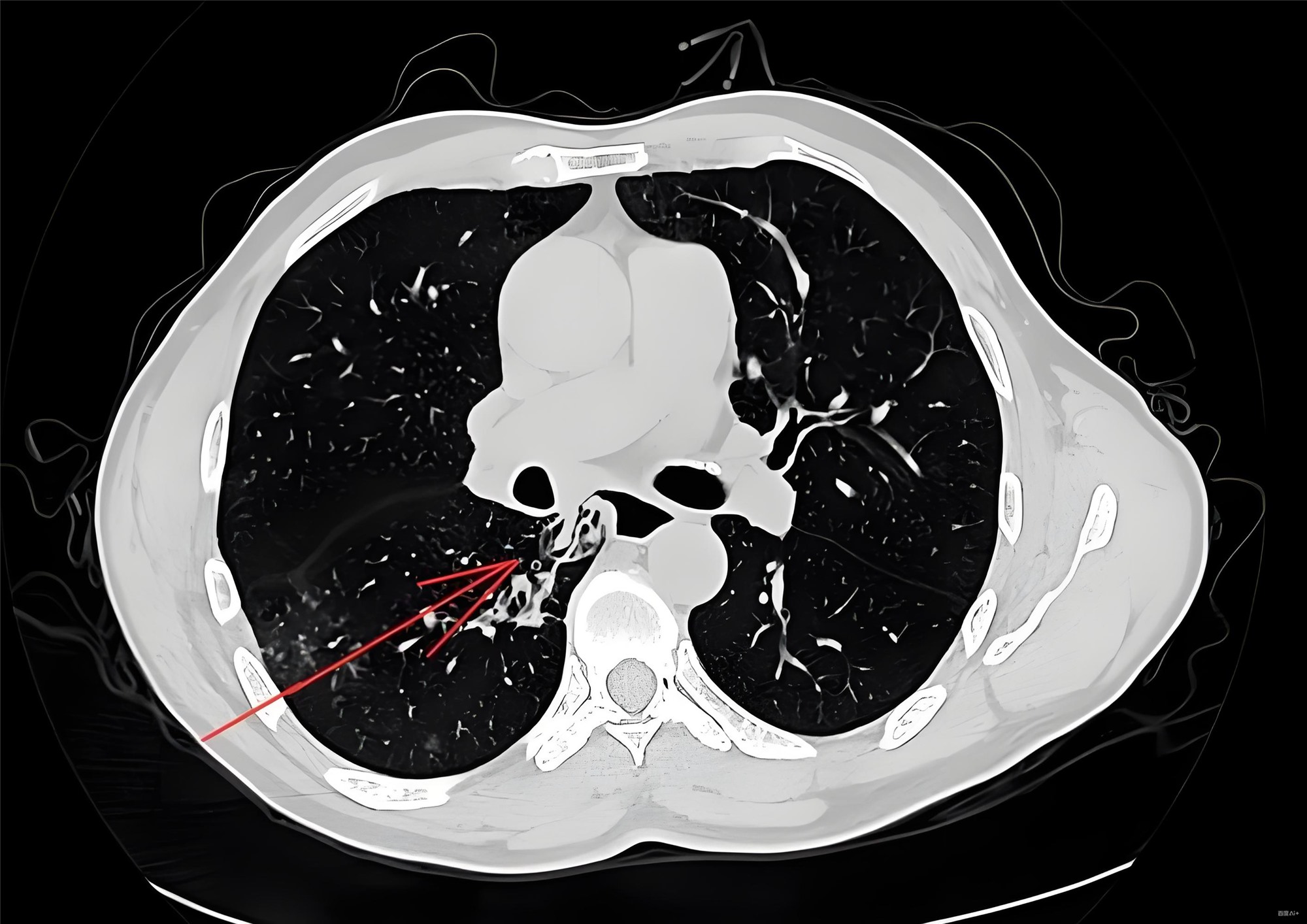
辅助检查
急诊POCUS
实验室检查
CTA(15分钟内)
经验总结
A型夹层破入心包致心包压塞、休克的诊治要点与病例分析
急诊医学 心血管外科
ESC指南强调 "时间窗<6小时"<>
T+0分钟
T+10分钟
T+20分钟
T+45分钟
T+60分钟

评论0