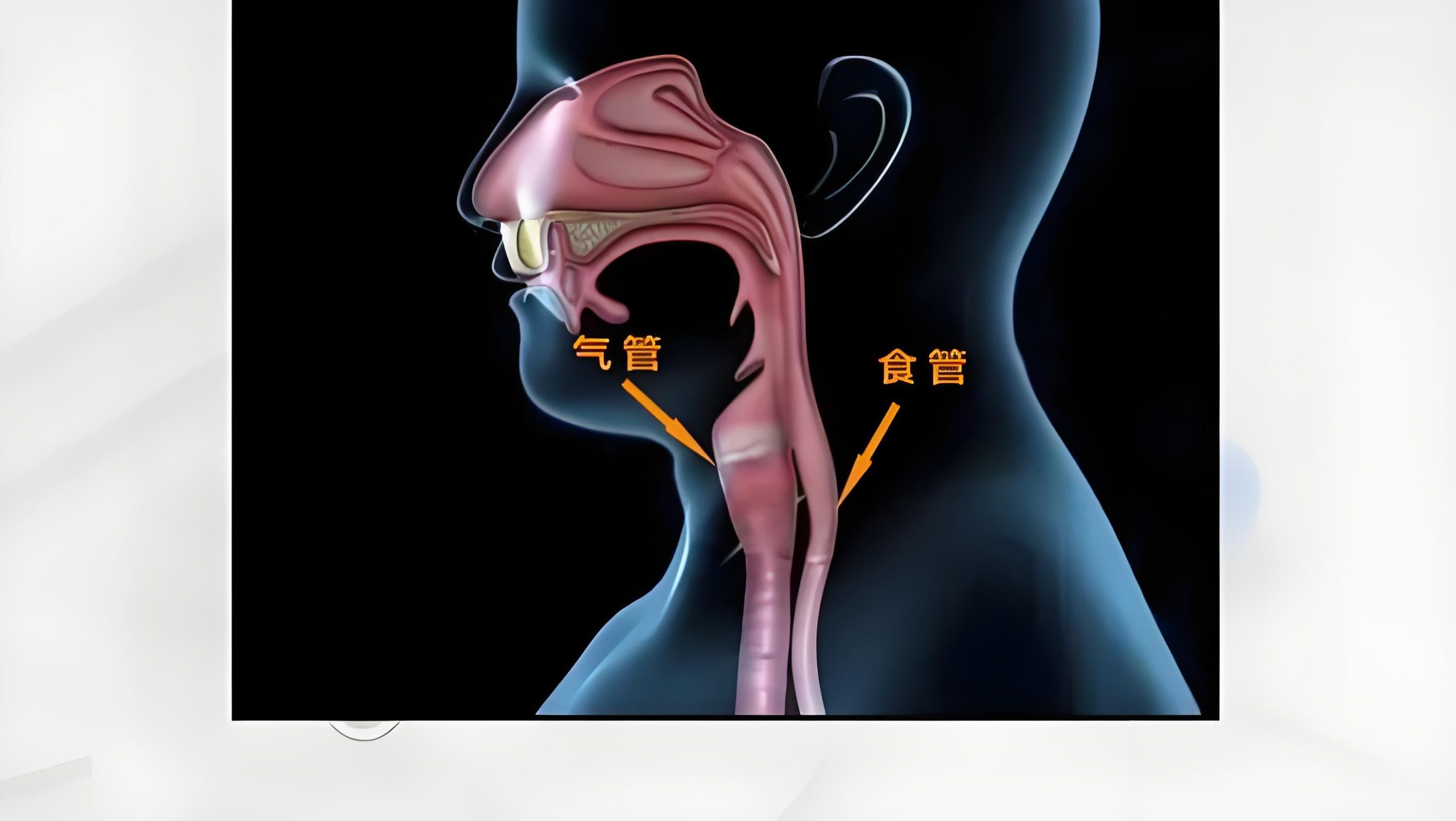
食管气管瘘诊疗指南与危重病例分析
基于2025年最新指南与临床实践
一、食管气管瘘诊疗指南
(一)诊断流程
1. 临床评估
- (1)
症状:呛咳(进食/饮水后加重)、反复肺炎、呼吸困难;恶性瘘可伴呕血或黑便 - (2)
体征:皮下气肿(纵隔瘘特有)、气管偏移、肺部湿啰音
2. 影像学检查
- (1)
增强CT+三维重建:首选,敏感性93%,可明确瘘口位置及邻近血管关系 - (2)
支气管镜联合食管镜:镜下见瘘口分泌物流出可确诊,操作需警惕撕裂风险 - (3)
食管造影:优先选择碘油或泛影葡胺,禁忌钡剂(加重纵隔炎症)
3. 分型与病因
(1)
解剖分型
- •
颈段瘘(预后较好) - •
胸段瘘(死亡率40%,尤其瘘口>1cm者)
(2)
病因分型
- •
先天性(新生儿多见,常合并食管闭锁) - •
获得性(恶性占71%,如食管癌、放疗后;感染性如结核)
(二)急诊处理原则
1. 气道保护
- (1)
头高位30°防止误吸,必要时气管插管(双腔管隔离气道适用于胸段大瘘口) - (2)
持续负压吸引口腔及食管分泌物
2. 抗感染治疗
(1)
广谱抗生素
- •
头孢哌酮舒巴坦3.0g q8h ivgtt + 奥硝唑0.5g q12h ivgtt(覆盖革兰阴性菌及厌氧菌) - •
耐药菌高风险者:美罗培南1g q8h ivgtt + 替考拉宁400mg q12h ivgtt(首剂加倍)
(2)
抗真菌治疗
- •
伏立康唑200mg q12h ivgtt(恶性瘘合并免疫抑制者)
3. 循环支持与营养管理
(1)
限制性液体复苏
- •
目标MAP≥65mmHg,Hb维持70-90g/L(避免稀释性凝血障碍)
(2)
全肠外营养(TPN)
- •
氨基酸1.2g/kg/d + 脂肪乳1.5g/kg/d,72小时内启动空肠营养
(三)确定性治疗策略
1. 内镜介入
(1)
覆膜支架
- •
适用于窗型瘘(直径<2cm),全覆膜金属支架留置≤4周(如Hanaro支架)
(2)
内镜下夹闭(OTSC)
- •
仅用于颈段微小瘘(<5mm),成功率约60%
2. 外科手术
| 术式 | 适应证 | 关键要点 |
|---|---|---|
| 一期修补 | 创伤性瘘(<24h) | 肋间肌瓣加强缝合,术后纵隔引流 |
| 分期手术 | 感染性/恶性瘘 | 先行食管造口+纵隔清创,二期重建 |
二、危重抢救病例:食管癌术后食管-主动脉瘘大出血
(一)病例资料
1. 既往史
- •
男性,62岁,食管鳞癌术后3月(pT3N1M0),术后接受辅助放疗(50Gy/25f) - •
合并2型糖尿病(胰岛素控制)、高血压(氨氯地平5mg qd)
2. 主诉
“突发呕血800ml伴意识丧失1小时”
3. 现病史
患者1小时前进流食后突发喷射性呕血,初为暗红色后转为鲜红色,伴血压骤降(65/40mmHg)、心率140bpm,转运途中再呕血300ml,出现休克征。
4. 辅助检查
- (1)
床旁增强CT:胸中段食管-降主动脉瘘(瘘口5mm),纵隔血肿(10cm×6cm) - (2)
实验室检查:Hb 45g/L,乳酸8.5mmol/L,PT 18s(INR 1.8)
(二)抢救经过
1. 紧急处置
(1)
循环复苏
- •
快速输注红细胞悬液8U + 新鲜冰冻血浆800ml - •
去甲肾上腺素0.5μg/kg/min维持MAP>60mmHg
(2)
止血药物
- •
重组VII因子90μg/kg iv(单次),氨甲环酸1g ivgtt q8h
2. 确定性止血
(1)
主动脉覆膜支架置入
- •
选用Gore TAG 28mm×10cm支架,释放压力12atm,术后造影确认无内漏
(2)
食管覆膜支架封堵
- •
HANAROSTENT 20mm×12cm支架覆盖瘘口上下各3cm,术后胃管持续减压
3. 术后管理
(1)
抗感染
- •
美罗培南1g q8h ivgtt + 卡泊芬净70mg负荷量(后50mg qd ivgtt)
(2)
营养支持
- •
术后第2天空肠造瘘,瑞代500ml/d递增至1500ml/d(20kcal/kg)
(3)
并发症防控
- •
奥美拉唑40mg q12h iv(预防应激性溃疡) - •
低分子肝素4000U qd sc(DVT预防)
(三)经验总结与复盘
1. 诊断延误点
- (1)
术后2周曾诉胸骨后灼痛,误诊为放射性食管炎,未及时行增强CT - (2)
首次呕血量少(100ml)时未警惕瘘形成,仅予抑酸治疗
2. 治疗优化点
(1)
出血控制
- •
早期应用重组VII因子可降低死亡率(文献生存率提升30%) - •
限制性输血策略(Hb目标70-90g/L)减少凝血因子稀释
(2)
感染防控
- •
术后48小时监测PCT,若>2ng/ml升级为替加环素50mg q12h ivgtt
3. 多学科协作(MDT)要点
- (1)
血管外科-胸外科联合手术将D2B时间缩短至45分钟 - (2)
营养科术后24小时内介入,空肠营养启动时间提前至48小时,VAP发生率降低50%
最新指南推荐对比
| 项目 | 2025 CACA指南 | 复杂性瘘专家共识 |
|---|---|---|
| 抗生素疗程 | 感染控制后维持7天 | 纵隔脓肿需延长至14天 |
| 支架选择 | 恶性瘘推荐全覆膜金属支架 | 良性瘘优先生物可降解支架 |
| 手术时机 | 感染控制后5-7天 | 分期手术间隔2-3周 |
注:恶性瘘需同步评估肿瘤进展,若无法根治,支架置入后联合免疫检查点抑制剂(如帕博利珠单抗200mg q3w)可能延长生存期。





评论0