基于最新中外指南、文献及急诊救治经验整理 1 内膜撕裂:高血压(>80%病例)导致主动脉壁剪切力增加,内膜破裂 2 中层退行性变:弹性纤维断裂、囊性坏死(马凡综合征患者高发) 3 炎症与动脉硬化:动脉粥样硬化斑块侵蚀内膜,炎症因子加速壁间血肿扩展 男性(男女比2-5:1)、年龄>60岁、结缔组织病 未控制的高血压(>160mmHg)、可卡因滥用、高强度抗阻训练 1 疼痛:突发前胸/肩胛间区"撕裂样"剧痛(90%),向颈部或腹部放射 2 灌注不良征象:冠状动脉缺血(ST段抬高)、神经系统症状(晕厥15%)、肾脏/肠道缺血 低血压(<90mmhg)、颈静脉怒张、心音遥远<> 双上肢收缩压差>20mmHg(敏感性30%,特异性85%) >500ng/mL(阴性预测值95%,但阳性特异性低) cTnT升高提示冠脉受累(误诊STEMI时禁用抗凝!) 收缩压100-120mmHg,心率60-80次/分 0.5mg/kg IV负荷量,后0.05-0.3mg/kg/min泵注 0.3-5μg/kg/min泵注(需与β阻滞剂联用) 3-5mg IV镇痛(降低交感兴奋) A型夹层疼痛呈迁移性,CTA可见内膜瓣;STEMI心电图呈导联对应性ST抬高 PE多见呼吸困难、低氧血症,D-二聚体显著升高但无血压不对称 淀粉酶升高,腹部CT无主动脉内膜撕裂 男,58岁 突发胸骨后撕裂样痛2小时,伴意识丧失10分钟 高血压10年(未规律服药),吸烟史30包年 打麻将时突发胸痛,自服"硝苯地平"无效 送至社区医院,血压190/110mmHg,心电图示窦性心动过速。肌注吗啡5mg,转诊我院 意识模糊,血压70/40mmHg,心率140次/分,SpO₂ 88% 心音低钝,颈静脉充盈,双侧桡动脉搏动微弱 生理盐水500ml快速输注(血压升至85/50mmHg) 去甲肾上腺素0.1μg/kg/min泵入 床旁TEE:心包腔液性暗区22mm,升主动脉内膜片摆动 A型夹层(孙氏A2C型)合并心包填塞 突发室颤,立即CPR: 心包穿刺抽出血性液体150ml(血压暂升至90/60mmHg) 恢复自主心律(ROSC),但瞳孔散大(5mm) 二次室颤,CPR无效,宣告死亡 心包填塞→心脏骤停(从穿刺到ROSC耗时15分钟,脑缺血不可逆) 转诊途中未持续泵注β阻滞剂,夹层延展 低血压时快速补液500ml,加速心包积血 从确诊到穿刺耗时25分钟(指南要求<10分钟)<> "血压崩溃即穿刺,勿等影像完美" 超声确认积液>10mm+低血压→立即剑突下穿刺(无需等待CTA) 穿刺后维持 禁忌证突破:若穿刺后5分钟未ROSC,立即启动按压(存活案例报道见) 按压要点:采用"高频小幅度"(深度4-5cm,避免加重撕裂) 升压药选择:去甲肾上腺素优于多巴胺(后者增加心肌氧耗) 抗纤溶预防:出血倾向者可用氨甲环酸1g IV(减少术中失血) "时间窗内决策重于技术完美" 对于A型夹层合并填塞,急诊科应在确诊后10分钟内启动多学科手术团队,并行床旁救命操作(穿刺/TEE),为手术争取机会。A型主动脉夹层系统综述与抢救病例分析
A型主动脉夹层系统综述
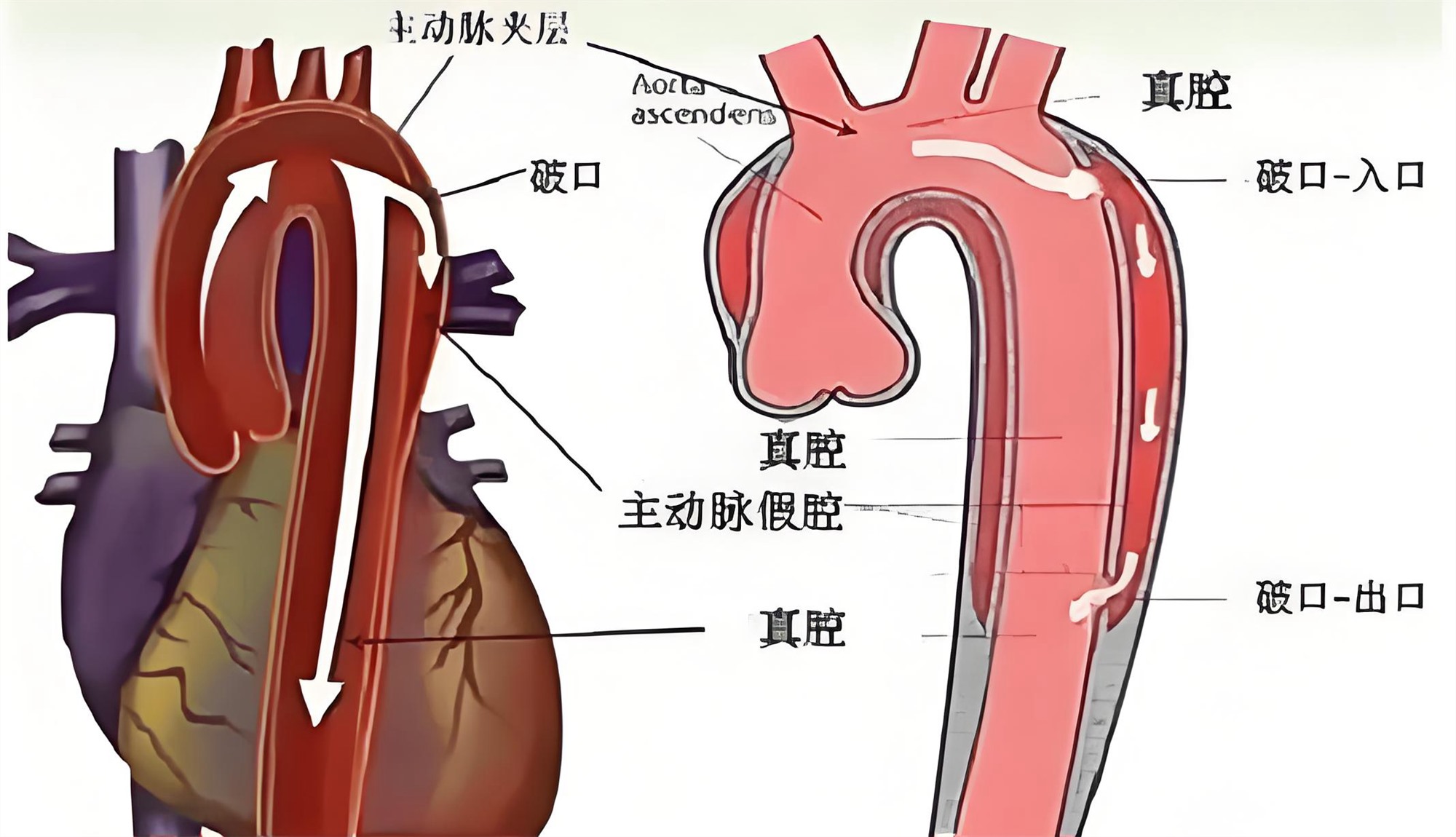
病因与发病机制
病理基础
高危因素
不可控因素
可控因素
临床表现
核心症状
体征
心包填塞三联征
脉搏/血压不对称
诊断流程 (2024 ESC指南更新要点)
影像学"金标准"
检查方法
优势
局限
全主动脉CTA
破口定位、真假腔鉴别(敏感度>95%)
碘过敏、肾功能不全者禁用
经食管超声(TEE)
实时评估主动脉瓣反流、心包积液
操作者依赖性强
MRI
无辐射,适用于妊娠或年轻患者
急诊可用性低
实验室检查
D-二聚体
心肌酶谱
治疗规范 (中国专家共识2025)
急诊药物
目标
艾司洛尔
硝普钠
吗啡
手术策略
分型(孙氏细化)
术式
适应证
A1C型
升主动脉置换+主动脉弓置换
破口位于弓部
A3型
Bentall术±主动脉瓣成形
根部扩张+重度主动脉瓣反流
合并灌注不良
优先修复主动脉(Aortic-first策略)
脑/冠脉缺血
鉴别诊断
急性冠脉综合征(ACS)
肺栓塞(PE)
急腹症(如胰腺炎)
A型夹层破入心包致心脏骤停抢救失败病例
病例基本信息
性别/年龄
主诉
既往史
现病史与诊治经过
入院前
14:30
15:00
急诊科 (15:40)
查体
紧急处理
诊断
恶化与抢救 (16:05)
16:05
16:20
16:25
死后分析
直接死因
关键失误
血压管理不当
液体过负荷
延迟决策
经验总结 (基于2024 ESC指南更新)
心包填塞急救铁律
收缩压80-90mmHg(过高增加再出血风险)CPR争议处理
药学警戒
A型主动脉夹层系统综述与抢救病例分析
1
关键指标
警示指标
方案1
方案2
方案3
2
1
2
3

评论0