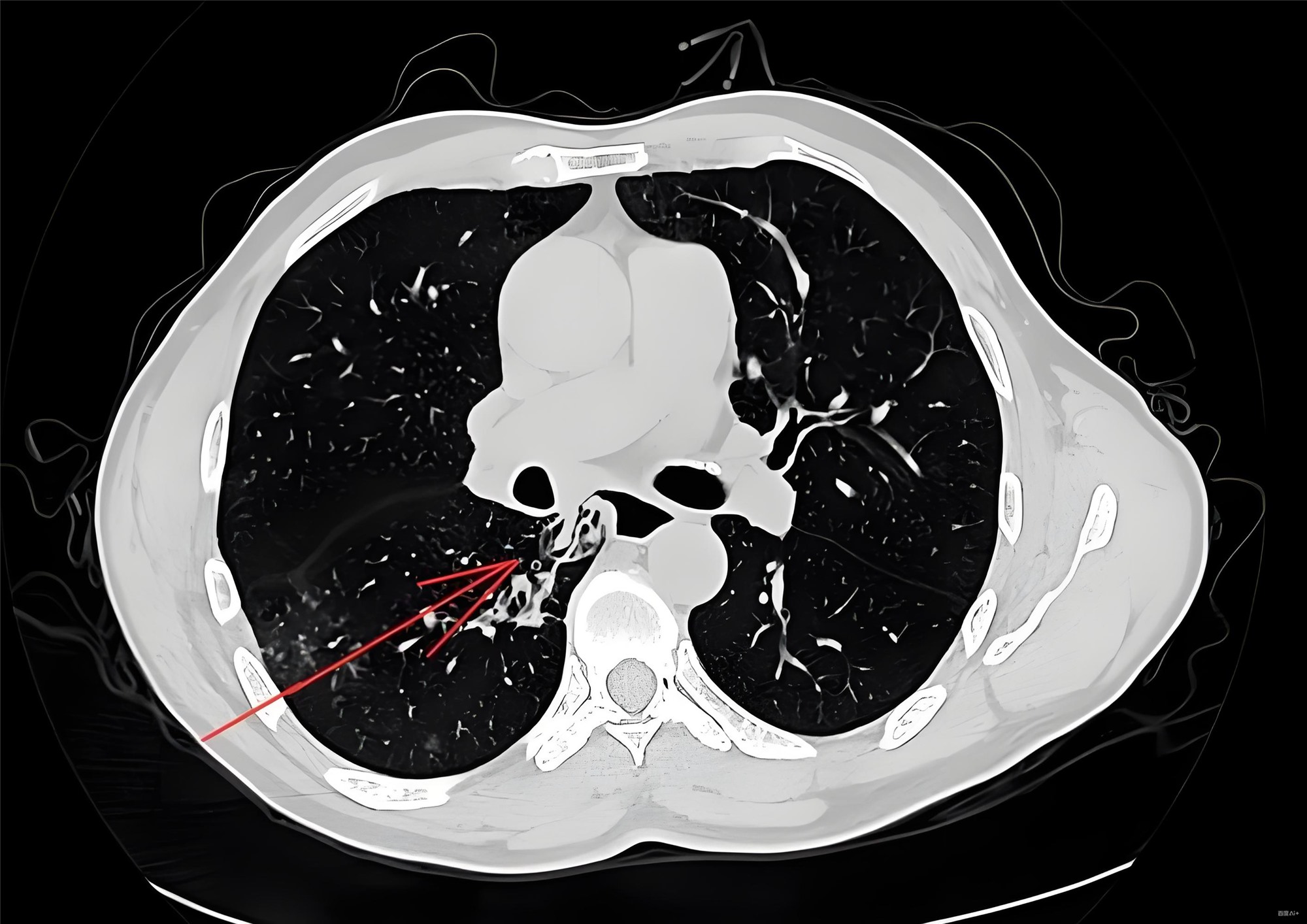
基于最新ERS/EACTS/ESTS联合指南与急诊科临床实践的专业解读 • 保守治疗: 无论气胸大小,症状轻微且稳定者首选观察 • 急性期治疗: 针吸抽气(NA)替代胸腔引流作为初始治疗 • 门诊管理: 专业中心可采用Heimlich阀小口径导管引流 • 手术指征: 优先考虑预防复发者建议早期手术 • 禁用保守治疗: 基础肺病(如COPD)易快速恶化 • 引流原则: 避免小口径(≤8Fr)引流,推荐14-24Fr胸管 • 持续漏气处理: 不适合手术者考虑自体血补片(ABP) • 手术时机: 漏气>3-5天或肺功能差者尽早评估 • 立即空针减压:锁骨中线第2肋间14-16G针 • 未治愈气胸患者禁止飞行 • 戒烟干预: 气胸是"教育时机",吸烟者复发率显著升高 • 复发高危因素: CT发现肺大疱(>2cm)或首次表现为双侧/张力性气胸 突发左侧胸痛伴呼吸困难2小时,进行性加重 • COPD (GOLD 3级,FEV1=45%预计值) • 吸烟40包年(已戒烟1年) • 高血压10年,控制良好 2小时前洗碗时突发左侧撕裂样胸痛,深吸气及咳嗽加剧,伴气促、SpO₂降至88%。无发热、咯血、外伤史。 • T 36.8℃,HR 118次/分,RR 28次/分 • SpO₂ 90%(未吸氧) • 左侧胸廓饱满,叩诊鼓音,呼吸音消失,气管右偏 床旁超声: 左肺滑动征消失,肺点征阳性 立位胸片: 左侧大量气胸(肺压缩90%),纵隔右移 • 空针减压: 14G套管针左锁骨中线第2肋间穿刺,气体喷出后SpO₂升至93% • 接Heimlich阀过渡,同时备闭式引流 • 操作: 腋中线第4肋间置入24Fr引流管,接水封瓶+负压吸引(-20cmH₂O) • 引流效果: 初始引流气体1200mL,肺复张60% 镇痛: 吗啡3mg IV(缓慢推注>5分钟),后续2mg/h静脉泵入 基础病治疗: • 24小时引流量<100mL,漏气停止,复查胸片示肺复张>95% • 48小时拔管,转呼吸科调整COPD方案 COPD患者突发呼吸困难+气管偏移,无需等待胸片,床旁超声即可确诊张力性气胸。 气管偏移+SpO₂<90%
立即空针减压
留置Heimlich阀
大口径闭式引流 • 禁用小口径引流管: SSP漏气量大,8-14Fr导管易堵塞 • 基础肺病优化: COPD急性加重需联合支气管扩张剂与激素 • 引流后持续漏气>72小时→胸外科会诊评估手术 • 老年COPD患者慎用吗啡,改用芬太尼25μg IV(避免呼吸抑制) 病例启示: SSP死亡风险是PSP的3.5倍,需"降阶梯式"处理:先救命(减压),再病因治疗(引流+肺复张),最终基础病控制(COPD规范化治疗)2024年气胸诊疗指南与病例分析
2024年气胸最新指南核心内容
原发性自发性气胸(PSP)
继发性自发性气胸(SSP)
特殊人群及场景
张力性气胸
• 禁用影像学确认:疑似时立即处理航空禁忌
• 治愈后至少7天且影像学证实吸收方可乘机复发预防与长期管理
完整指南详见: Eur Respir J. 2024;63(5):2300797急诊科SSP病例报告
病例资料
主诉
既往史
现病史
查体
辅助检查
急诊诊治经过
紧急处理
胸腔闭式引流
药物方案
• 沙丁胺醇雾化2.5mg + 异丙托溴铵500μg(q8h)
• 甲泼尼龙40mg IV(qd)术后管理
救治经验总结
快速识别高风险SSP
关键处置顺序
SSP管理陷阱规避
并发症预防
不同类型气胸急诊处理要点对比
类型
首选治疗
禁忌/慎用
特殊考量
PSP(稳定)
保守观察或针吸抽气
避免盲目插管
门诊管理可行,戒烟教育
SSP
大口径闭式引流+负压
禁用小口径引流
强化COPD/肺纤维化治疗
张力性
立即空针减压
延误影像学检查
后续必须接闭式引流
医源性
抽吸或小口径引流
通常无需手术
排查操作相关风险因素
2024年气胸诊疗指南与病例分析
1
2
3
4

评论0