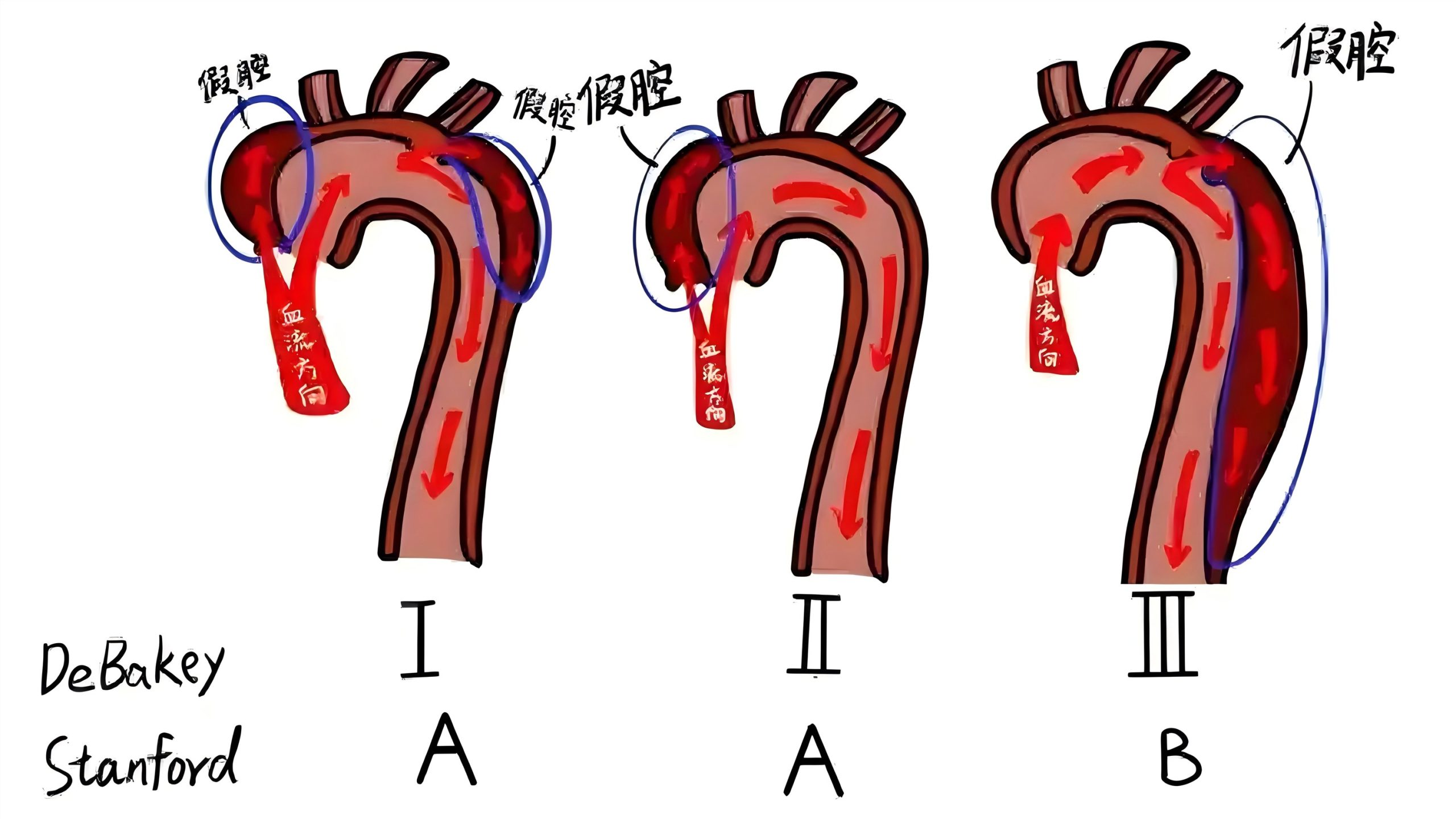
主动脉夹层误诊漏诊病例分析
以下基于最新指南、文献及病例资料整理的10份主动脉夹层误诊漏诊病例分析,结合急诊诊疗规范进行多维度复盘:
一、病例1:剑突下疼痛误诊为胃肠道疾病
主诉:
52岁男性,突发剑突下疼痛30分钟,伴大汗,血压138/117mmHg。
诊治经过:
急诊心电图正常,腹部无压痛,未行D-二聚体或CTA检查,初步诊断为”胃十二指肠溃疡”;
给予曲马多镇痛及奥美拉唑抑酸治疗,未建议留观;
回家后症状未缓解,4小时后转院查D-二聚体升高,增强CT确诊主动脉夹层(Stanford B型),次日因夹层破裂死亡。
经验总结:
- 不典型疼痛评估不足:剑突下疼痛需鉴别主动脉夹层,尤其伴高血压及双侧血压不对称者;
- 高血压急症处理缺失:未启动降压治疗(目标收缩压<120mmHg);
- 影像学延误:未及时行D-二聚体筛查或CTA检查。
用药方案:
- 镇痛:吗啡3-5mg IV(避免非甾体抗炎药);
- 降压:艾司洛尔0.5mg/kg IV负荷量,继以50-200μg/kg/min维持,联合硝普钠0.3-10μg/kg/min(目标心率60-80次/分);
- 抗凝血禁忌:禁用肝素或抗血小板药物。
复盘要点:
- 建立”胸痛三联征”快速筛查流程(ACS、肺栓塞、主动脉夹层);
- 对高血压急症患者立即启动β受体阻滞剂+血管扩张剂联合降压;
- D-二聚体>500ng/ml需紧急CTA排查。
二、病例2:头晕伴胸闷误诊为眩晕症
主诉:
60岁男性,头晕伴胸闷2小时,既往高血压病史。
诊治经过:
急诊未测血压,行头颅CT及心电图正常,诊断为”眩晕症”;
输液过程中突发意识丧失,抢救时怀疑夹层,胸部CT确诊Stanford A型;
转院途中发生心包填塞死亡,尸检证实夹层破裂。
经验总结:
- 生命体征监测疏漏:未测量双侧血压(夹层可致双侧差异>20mmHg);
- 神经系统症状误导:头晕可能为夹层累及颈动脉或低灌注表现;
- 高风险人群筛查不足:高血压患者需常规排除心血管急症。
用药方案:
- 降压:乌拉地尔12.5-25mg IV,继以5-40mg/h泵入(收缩压维持100-120mmHg);
- 镇静:地西泮5-10mg IV控制焦虑以减少交感兴奋;
- 心包填塞处理:紧急心包穿刺(舒张压<40mmHg时)。
复盘要点:
- 所有急诊头晕患者必须测量双侧血压及四肢血氧;
- Stanford A型夹层需绝对卧床制动,避免转运延误手术时机;
- 超声心动图应作为床旁首选筛查工具。
三、病例3:慢性腹痛漏诊夹层
主诉:
70岁男性,反复上腹痛3天,既往冠心病史。
诊治经过:
按”慢性胃炎”予中药外敷治疗,未行胸部影像检查;
入院48小时后突发休克,尸检证实主动脉夹层破裂(Stanford A型)。
经验总结:
- 病史采集不全:未追溯疼痛性质(撕裂样 vs 钝痛)、放射部位(背部或腰部);
- 影像检查选择错误:DR胸片无法排除夹层,应选择低阈值CTA;
- 基础疾病干扰判断:冠心病患者更需警惕血管并发症。
用药方案:
- 血流动力学支持:去甲肾上腺素0.05-0.3μg/kg/min维持灌注;
- 镇痛优化:芬太尼1-2μg/kg IV(较吗啡更少引起组胺释放);
- 抗纤溶:氨甲环酸1g IV(活动性出血时慎用)。
复盘要点:
- 腹痛患者需”从头到脚”鉴别诊断(包括主动脉、肠系膜动脉受累);
- 建立”高危腹痛”评估表(高血压+疼痛骤发+年龄>50岁=紧急CTA);
- 基层医院需完善转诊机制,避免延误手术。
四、病例4:背痛误诊为肌肉劳损
关键点:
55岁女性,背痛伴下肢麻木,误诊为腰椎病,CT显示夹层累及脊髓动脉。
用药:
尼卡地平5mg/h起始,维持MAP>65mmHg。
五、病例5:晕厥误诊为血管迷走性晕厥
关键点:
48岁男性晕厥后苏醒,未行增强CT,24小时后猝死(Stanford A型逆撕)。
经验:
晕厥伴大汗/胸痛需排除夹层,首次评估应包括D-二聚体。
六、病例6:下肢缺血为首发症状
关键点:
股动脉搏动消失误诊为动脉栓塞,术中造影发现夹层累及髂动脉。
处理:
避免溶栓,优先控制血压后行腔内修复。
七、病例7:妊娠期误诊为子痫前期
关键点:
孕32周突发胸痛,血压190/110mmHg,误诊为子痫,尸检证实夹层。
注意:
妊娠高血压突发胸痛需紧急TTE或MRI(避免CTA辐射)。
八、病例8:哮喘样症状掩盖夹层
关键点:
呼吸困难伴哮鸣音,误诊为哮喘急性发作,CTA显示夹层压迫气管。
用药:
慎用β2激动剂,优先控制血压及镇静。
九、病例9:青年Marfan综合征漏诊
关键点:
28岁男性胸痛,未询问家族史,漏诊Stanford A型夹层。
筛查:
蜘蛛指征、晶状体脱位等体征提示遗传性结缔组织病。
十、病例10:术后再发夹层误诊为吻合口出血
关键点:
主动脉术后再发胸痛,误诊为手术并发症,增强CT显示新发破口。
处理:
术后患者禁用抗凝,优先控制血压及二次手术。
系统性经验总结
风险评估工具:
- 使用ADD-RS评分(Age≥65岁、突发胸痛、神经症状、血压差异、脉搏缺失)联合D-二聚体筛查;
- 高危患者(评分≥1分+D-二聚体↑)立即行CTA。
影像学选择策略:
- 床旁超声(心包积液/主动脉扩张)→ D-二聚体→ CTA金标准;
- AI辅助诊断系统(如DDAsys)可提升基层医院识别率。
药物规范:
- 降压:β受体阻滞剂(艾司洛尔/美托洛尔)联合硝普钠/乌拉地尔;
- 镇痛:吗啡3-5mg IV,30分钟重复(避免呼吸抑制);
- 抗凝禁忌:疑似夹层者禁用肝素/抗血小板药物。
转运手术指征:
- Stanford A型:1小时内转心胸外科,深低温停循环手术;
- Stanford B型:控制血压后行TEVAR术,并发症存活率>90%。
以上病例均警示:主动脉夹层需”时刻警惕、快速联动、精准干预”。结合AI辅助诊断及多学科团队(MDT)协作可显著降低漏诊率。






评论0