基于2025年ACR指南、2025中国SLE诊疗指南和2023中国自身免疫性溶血性贫血(AIHA)指南 实验室标准:血红蛋白(HGB) <100g> 免疫学证据:直接抗人球蛋白试验(DAT)阳性(温抗体型:IgG/C3d;冷抗体型:C3d) SLE活动性评估:SLEDAI-2000评分 ≥6分提示活动期,需结合溶血指标判断是否由SLE活动引起 注意:冷抗体型AIHA需保温、避免输血;温抗体型优先免疫抑制 性别年龄 女性,32岁 体重 50kg 主诉 发热、乏力、浓茶色尿3天,晕厥1次 既往史 SLE病史5年,长期服用羟氯喹200mg bid + 泼尼松10mg qd,未规律随访 皮肤巩膜黄染,苍白,HR 120次/分(窦速),BP 90/60mmHg 血氧饱和度95%(未吸氧),无神经系统定位体征 开通双静脉通路,输注生理盐水500ml(30分钟内)扩容,监测尿量 紧急配血:因自身抗体干扰,采用多份供血交叉配型,选择反应最弱者输注洗涤红细胞2U(200ml/单位),输注前予地塞米松10mg IV预防反应 激素冲击:甲泼尼龙1000mg + 生理盐水250ml,静滴2小时,qd ×3天 IVIG:20g(0.4g/kg) + 5%葡萄糖250ml,静滴4小时,qd ×3天(避免生理盐水防沉淀) 利妥昔单抗:激素冲击后24小时加用,500mg + 生理盐水500ml,静滴4小时(首剂慢速,监测过敏) 碱化尿液:5%碳酸氢钠125ml IV q8h(维持尿pH>7.0,防肾小管堵塞) 护肝利胆:还原型谷胱甘肽1.8g + 生理盐水100ml 静滴 qd HGB升至72g/L,尿色转浅,停IVIG 改用泼尼松60mg qd口服,羟氯喹增量至250mg bid 泼尼松每周减5mg至20mg维持,吗替麦考酚酯750mg bid,利妥昔单抗每2周1次×4次(防复发) 冷抗体型:输血全程保温(输液加温器+覆盖四肢),避免冷暴露诱发溶血 配血困难:大剂量激素(甲泼尼龙80mg)预处理减少抗体干扰 首选激素冲击+IVIG快速阻断抗体效应,24小时后加生物制剂(利妥昔单抗)降低远期复发 血栓预防:AIHA患者如合并抗磷脂抗体阳性(本例阴性),需低分子肝素抗凝 感染筛查:IVIG前查HBV/HCV/HIV,利妥昔单抗前排查活动性结核及肝炎 立即联系风湿科调整长期方案,血液科协助配血及难治性AIHA管理(如血浆置换指征) 警示:SLE溶血危象死亡率达8%~15%,需在6小时内启动免疫抑制治疗 ACR 2025 SLE指南摘要 https://www.medsci.cn/article/show_article.do?id=d59283303905 系统性红斑狼疮(SLE)伴溶血性贫血最新指南解读与病例分析
诊断与治疗核心指南
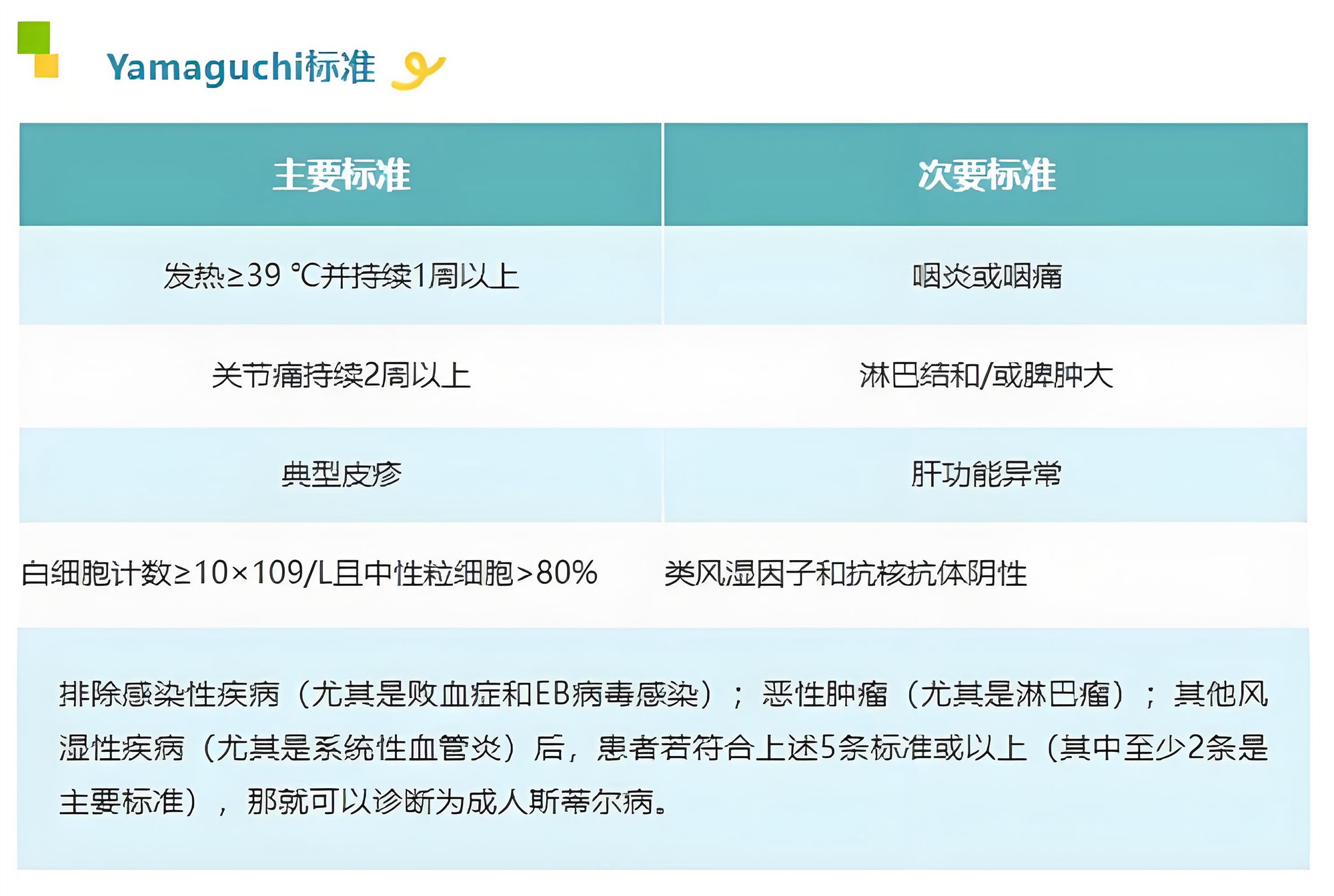
溶血性贫血(AIHA)诊断标准
治疗原则
治疗目标
推荐方案
证据等级
急性溶血危象
大剂量激素冲击 + IVIG ± 利妥昔单抗
强(1A)
非危象活动性AIHA
激素(1mg/kg/d) + 免疫抑制剂(霉酚酸酯/环磷酰胺)
强(1B)
难治性AIHA
利妥昔单抗或贝利尤单抗(尤其合并其他系统活动)
条件性(2B)
维持治疗
羟氯喹(5mg/kg/d)长期维持,激素6个月内减至≤5mg/d并尝试停药
强(1B)
典型病例:SLE伴急性溶血危象救治实录
基础信息
急诊评估
关键症状
实验室检查
项目
结果
意义
血红蛋白(HGB)
52g/L
重度贫血(较3月前下降40g/L)
网织红细胞
15
%骨髓代偿活跃
总胆红素/间接胆红素
68/58 μmol/L
溶血性黄疸
LDH
850 U/L
红细胞破坏证据
Coombs试验
IgG+++,C3d+
温抗体型AIHA
SLEDAI-2000
12分
高活动度(溶血+发热)
急诊救治经过
1 初始复苏
2 特异性治疗
3 支持治疗
转归及后续
第3日
第5日
出院方案
急诊救治经验总结
输血关键
免疫抑制时序
并发症防控
多学科协作
指南全文获取
系统性红斑狼疮(SLE)伴溶血性贫血最新指南解读与病例分析
急诊科医师参考

评论0