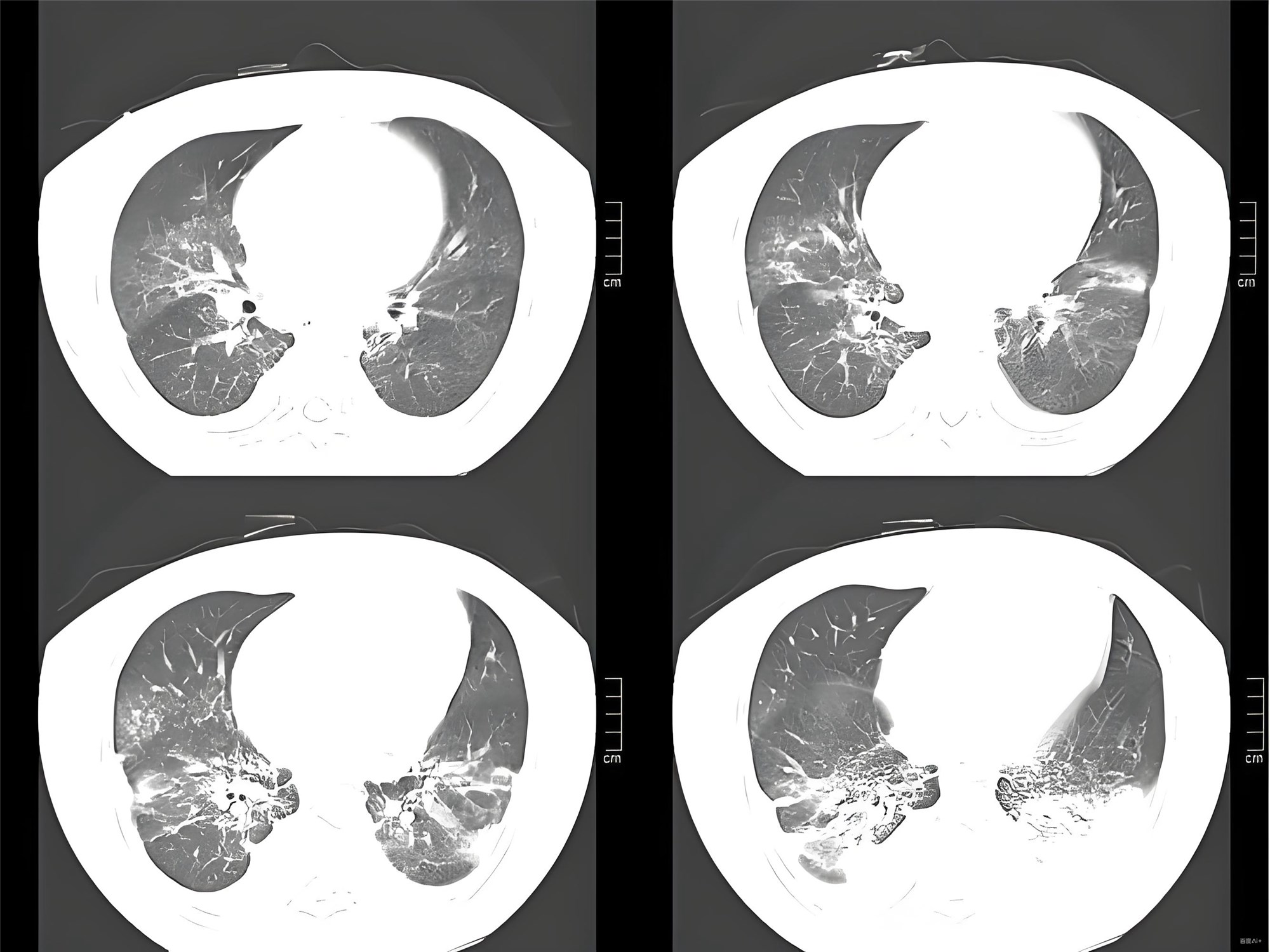
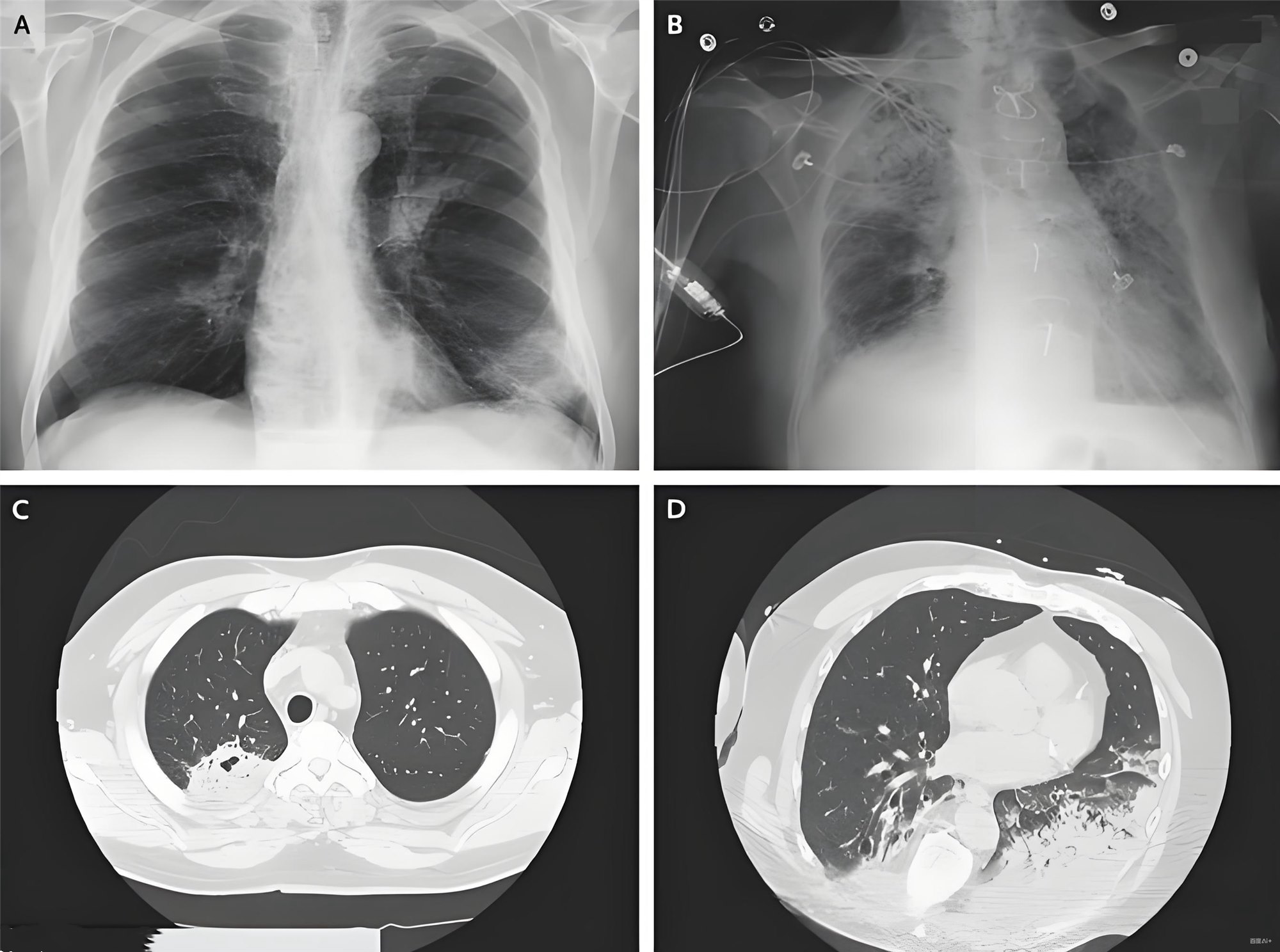
整合中国指南与欧洲ESICM指南的临床实践要点 急性起病:明确诱因后1周内出现呼吸困难(如感染、创伤、胰腺炎等)。 影像学:X线/CT显示双侧浸润影(非完全由积液、肺不张或结节解释)。 肺水肿非心源性: 排除心力衰竭/液体过负荷(需超声心动图等客观评估) 肺部超声"B线"征可作为筛查工具(尤其CT不可及时) 注:新定义纳入SpO₂/FiO₂,适用于无动脉血气条件的资源有限环境。 根据临床支持条件分为三类: 符合传统柏林定义(机械通气下诊断) 接受HFNO(流量≥30 L/min)或无创通气(PEEP≥5 cmH₂O)时满足低氧血症标准 仅需SpO₂/FiO₂≤315且SpO₂≤97%(无需PEEP或特定氧疗设备) 激素宜在诊断24小时内启动,缩短机械通气时间但警惕继发感染 抗凝降低病死率,但需监测HAS-BLED评分(0–2分适用)及血小板 限制性液体策略:循环稳定者积极利尿/限液,目标PAWP≤12 cmH₂O(减少肺水肿) 风险:可能增加急性肾损伤,需密切监测肌酐及尿量。 俯卧位通气: 强推荐中重度ARDS每日≥12小时,显著降低病死率(NNT=7) 联合肺保护通气(潮气量4–6 mL/kg,平台压≤30 cmH₂O) 拔管后氧疗:优先选HFNO(对比传统氧疗再插管率↓) 体外CO₂清除(ECCO₂R): 适用:驱动压≥15 cmH₂O、高碳酸血症(pH <7.25)但无需ecmo的重度ards<> 禁忌:凝血障碍或出血高风险 直接肺损伤:肺炎(尤其COVID-19)、误吸、肺挫伤 间接损伤:脓毒症(最常见)、胰腺炎、多发性输血 肺部超声筛查"B线"(敏感性>90%),联合心脏超声排除心源性水肿 动态监测SpO₂/FiO₂,资源有限时替代PaO₂/FiO₂ 预防深静脉血栓(肝素+机械加压) 应激性溃疡预防(PPI/H₂RA) 警惕呼吸机相关肺损伤(限制潮气量及平台压) 轻度34.9% 中度40.3% 重度46.1% 肺纤维化(20–30%) 认知障碍、抑郁、肌无力 出院后康复训练(呼吸肌锻炼+营养支持),定期肺功能评估 分型精细化:ESICM指南提出基于生物表型(高/低炎症型)的个体化治疗探索 争议领域: 激素最佳疗程(部分研究支持≤3天冲击疗法) ECCO₂R成本效益比(低证据支持限资源环境) 筛查高危者(脓毒症/肺炎/创伤) 血气+影像/超声评估 分型+分级 启动激素/抗凝+限制液体 中重度者俯卧位+呼吸支持升级 作为急诊医师,您可优先参考《中国指南2023》的实操推荐,并结合ESICM指南调整呼吸支持策略。最新国际共识将持续整合生物标志物导向的精准治疗,您可关注2025年ATS/ERS会议更新。中国成人急性呼吸窘迫综合征(ARDS)诊断与非机械通气治疗指南(2023)解读
诊断标准更新(柏林定义的改良)
低氧血症分级(需PEEP/CPAP≥5 cmH₂O条件下评估)
严重度
PaO₂/FiO₂
SpO₂/FiO₂(SpO₂≤97%)
轻度
200–300 mmHg
235–315 mmHg
中度
100–200 mmHg
148–235 mmHg
重度
≤100 mmHg
≤148 mmHg
ARDS分型扩展
插管型ARDS
非插管型ARDS
资源有限型ARDS
非机械通气治疗核心推荐(中国指南2023)
1. 药物治疗
干预措施
适用人群
剂量与疗程
证据等级
糖皮质激素
中重度ARDS
泼尼松1–2 mg/kg/d × ≤7天
中等证据,有条件推荐
中性粒细胞弹性蛋白酶抑制剂
轻中度ARDS
4.8 mg/(kg·d) × ≤14天
低证据,有条件推荐
肝素抗凝(低出血风险者)
所有ARDS
LMWH 2500–5000 U/d(肌酐清除率≥30 mL/min)
中等证据,有条件推荐
吸入一氧化氮(NO)
重度ARDS
设备可行时短期应用
低证据,有条件推荐
关键说明:
2. 液体与循环管理
3. 呼吸支持进阶策略
急诊科早期管理要点
1. 快速识别高危因素
2. 即时评估与鉴别
3. 防治并发病
预后与长期并发症
病死率
幸存者问题
随访
前沿进展与争议
急诊行动框架
中国成人急性呼吸窘迫综合征(ARDS)诊断与非机械通气治疗指南(2023)解读
2023-2025最新指南 急诊临床应用
1
2
3
4
5

评论0