咯血呼吸困难患者诊疗方案(2025指南更新)
基于患者病情及最新指南的病因分析、鉴别诊断与治疗方案
急诊重症病例
患者关键指标
血红蛋白
52g/L
(重度贫血)
肌酐
127μmol/L
(肾功能异常)
BNP
2800pg/mL
(显著升高)
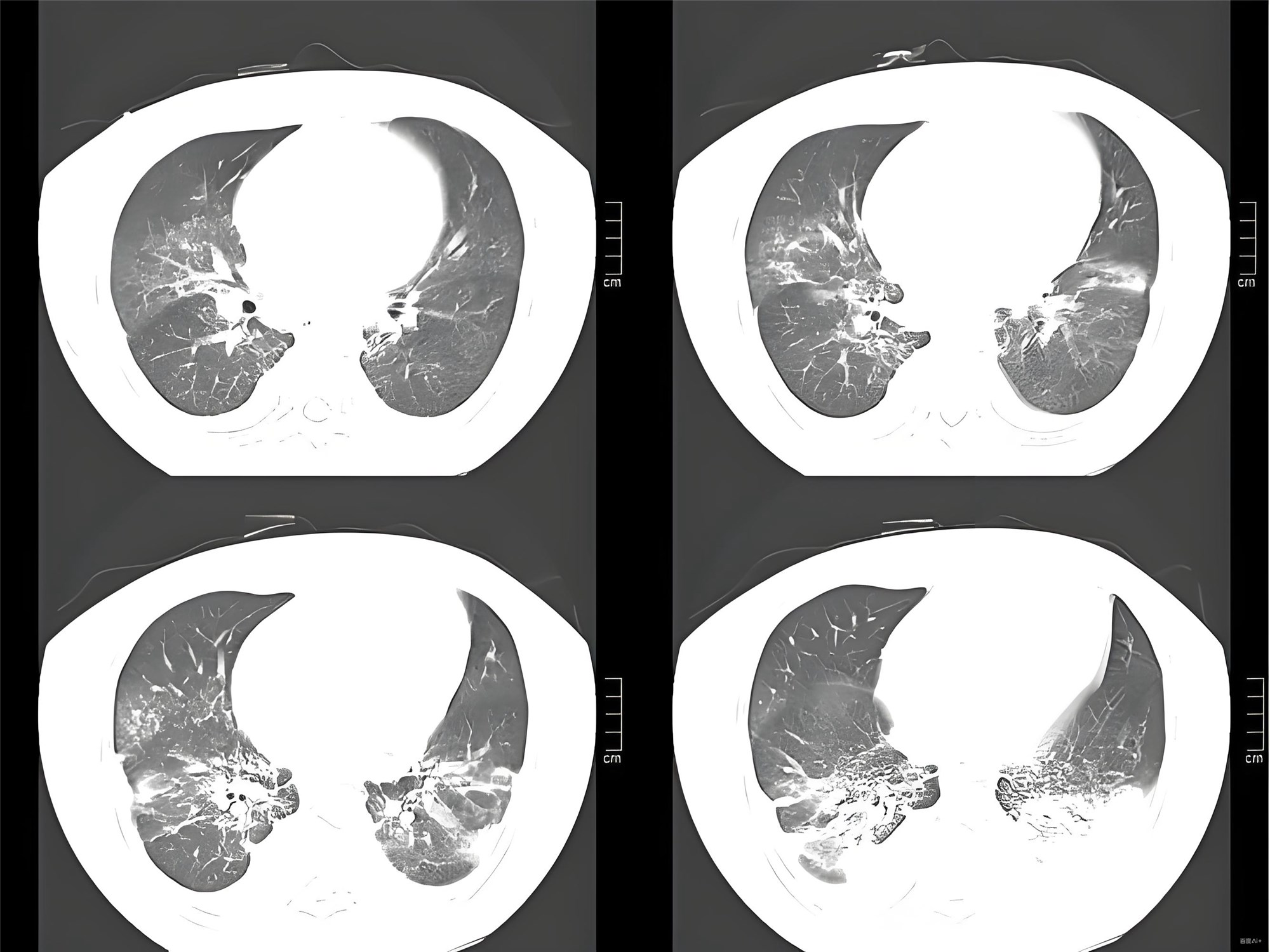
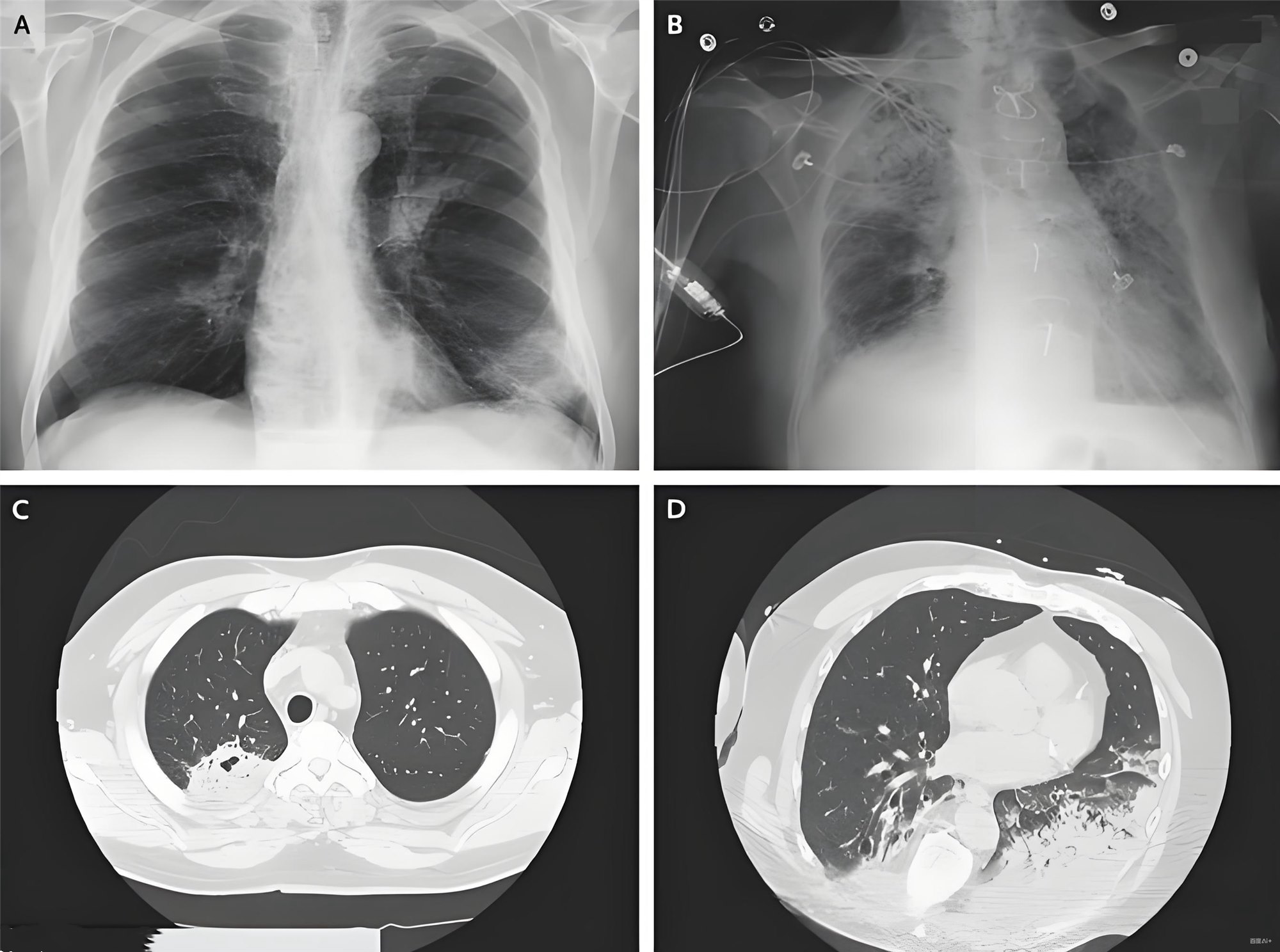
影像学
两肺弥漫渗出
可能病因诊断(按优先级排序)
1
急性左心衰竭合并弥漫性肺泡出血(DAH)
支持点
- BNP显著升高(2800pg/mL)→ 心功能不全
- 高血压+两肺弥漫渗出→ 心源性肺水肿可能
- 咯血+贫血+弥漫渗出→ DAH三联征
机制:左心衰导致肺静脉高压,继发肺泡毛细血管破裂出血。
2
肺-肾综合征(Goodpasture综合征/ANCA相关性血管炎)
支持点
- 咯血+肾损害(肌酐127)+贫血→ 肺肾联合受累
- 小细胞低色素贫血提示慢性失血(DAH或肾性贫血)
鉴别点
Goodpasture综合征多见于青年,ANCA血管炎常伴多系统症状(关节痛、血尿)。
3
重症肺炎合并多器官功能障碍
不支持点
PCT/CRP正常→ 细菌感染可能性低
仍需排除
- 真菌性肺炎(如曲霉菌):空洞性病变继发出血,常见于免疫低下者
- 结核性肺炎:慢性咯血伴贫血,但通常有低热、盗汗(病史未提及)
4
恶性肿瘤转移
支持点
- 小细胞低色素贫血→ 慢性失血(肺癌常见)
- 两肺弥漫渗出→ 淋巴管炎或转移灶
不支持点
无明确肿瘤病史,肌蛋白正常(无心肌浸润)。
关键鉴别诊断
| 疾病 | 支持点 | 不支持点 |
|---|---|---|
| 急性左心衰+DAH | BNP↑↑+高血压+肺水肿;Hb↓提示慢性肺泡出血 | PCT/CRP正常(无感染) |
| Goodpa sture综合征 |
肺出血+肾损伤+贫血;抗GBM抗体通常阳性 | 青年多见,进展迅速 |
| ANCA相关性血管炎 | 多系统受累(肾/肺);c-ANCA/p-ANCA阳性 | 常伴鼻窦炎、血尿 |
| 真菌性肺炎 | 曲霉菌球可致大咯血;慢性病程 | 炎症指标正常;无免疫抑制史 |
| 转移性肺癌 | 弥漫渗出+咯血+贫血;吸烟史高危 | 无原发灶证据;肌蛋白正常 |
下一步治疗方案(遵循ABCDE原则)
1
紧急稳定生命体征
气道管理
- 立即气管插管:选择大管径导管(ID≥8.5mm),备硬质支气管镜清除血块防窒息
- 体位:取患侧卧位(若出血侧不明则取头低足高俯卧位)促进健侧通气
呼吸支持
机械通气:低潮气量(6-8mL/kg)+ PEEP≤10cmH₂O(避免加重肺泡出血)
循环支持
- 输血:目标Hb≥70g/L(浓缩红细胞2-4U,小细胞贫血需同步补铁)
- 降压:硝酸甘油静滴(5-10μg/min),目标收缩压
<140mmhg<>
2
止血治疗
药物选择
- 首选 酚妥拉明(α受体阻滞剂):0.1mg/min静滴,降低肺动脉压(禁用垂体后叶素,因高血压及肾损)
- 辅助 氨甲环酸:1g IV q8h(抗纤溶治疗)
3
病因针对性治疗
心衰+DAH
- 利尿:呋塞米40mg IV,减轻肺水肿
- 强心:西地兰0.2-0.4mg IV(适用于快速房颤)
肺-肾综合征
- 甲泼尼龙冲击:500mg IV qd×3天(ANCA血管炎/Goodpasture一线治疗)
- 血浆置换:若抗GBM抗体阳性,24h内启动
疑似感染
伏立康唑:200mg IV q12h(覆盖曲霉菌,待支气管镜结果)
4
支持治疗
肾保护
限液量(<1500ml>
营养支持
肠内营养(蛋白1.2-1.5g/kg/d),纠正贫血(铁剂200mg IV qd)
诊断流程(同步进行)
紧急检查(1h内完成)
- 实验室:抗GBM抗体、ANCA、ANA、抗dsDNA抗体、乳酸脱氢酶(LDH)、血涂片(查破碎红细胞)
- 床旁超声:心功能(EF值、室壁运动)、下腔静脉宽度(评估容量)
影像学
胸部增强CT:出血灶定位+排除肺栓塞(病情稍稳后优先完成)
有创检查
支气管镜:出血稳定后24-48h行,BALF查含铁血黄素细胞(>20%支持DAH)
多学科协作(MDT)
立即启动
- 呼吸科(支气管镜/BAE)
- 肾内科(肾活检/透析)
- 风湿科(免疫方案)
- ICU(高级生命支持)
转运要求
维持SpO₂>90%、收缩压>90mmHg下转ICU,备便携式呼吸机及吸引器
诊疗流程图解
急诊稳定
输血+降压+机械通气
止血治疗
心衰+DAH
利尿+强心
利尿+强心
肺-肾综合征
激素冲击+血浆置换
激素冲击+血浆置换
真菌感染
伏立康唑
伏立康唑
多学科会诊
2025指南核心更新
对于呼吸衰竭合并咯血者,病因治疗与生命支持需同步启动
- BNP>500pg/mL且肺渗出者,心源性肺水肿应作为首要鉴别
- 抗GBM病需在肾损48h内干预以防不可逆损伤


评论0