一、VA-ECMO的适应症
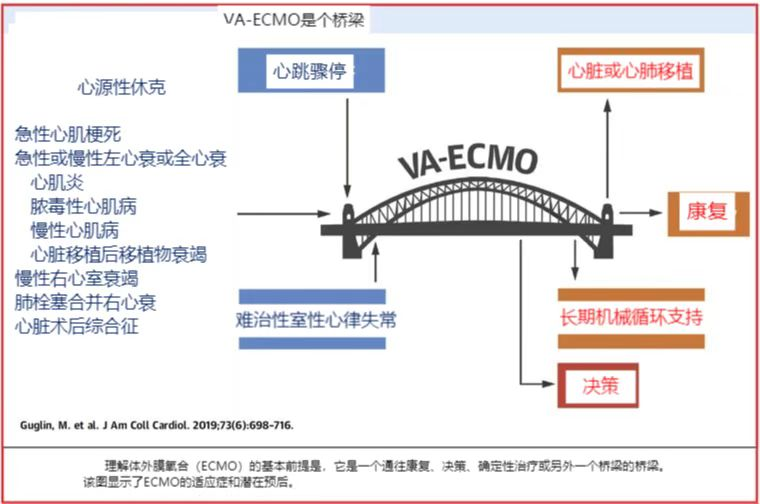
ECMO成功的关键是把ECMO视为通向康复或确定性治疗的桥梁。ECMO不能治愈潜在的疾病;它为患者争取治疗时间,有助于医疗团队寻找最终解决方案,如持久的心室辅助装置或心脏移植(见图1)。VA-ECMO通常用于:
1)在心脏自发性或治疗后恢复时,提供循环支持(通向康复/撤机的桥梁);
2)判断严重心肌事件后终末器官损伤的可逆性(通向决策的桥梁);
3)在一定时间内达到临时稳定,直到接受确定性循环支持的治疗(心脏移植或全人工心脏)(由一个桥梁到另外一个桥梁)(表2)。
图1
| 表2 VA-ECMO的作用 | |
| 比喻 | 解释 |
| 通向康复的桥梁 | 给予短时间的循环支持,直至得到确定性治疗或支持性治疗,心肌康复并成功脱机 |
| 通向决策的桥梁 | 确定严重性心肌损害后终末器官损害的可逆性,或者制定下一步的行动策略 |
| 通向另外一个桥梁的桥梁 | 提供短暂而稳定的终末脏器的灌注,直至接受确定性心脏支持(长期机械循环支持),或接受心脏替代治疗(心脏移植或全人工心脏) |
| 通向移植的桥梁 | 提供短暂而稳定的终末脏器的灌注,直至接受心脏移植 |
如果缺乏进一步治疗方案(前面列出的)或恢复的可能性差,则会阻碍了ECMO的启动。ECMO团队应在插管前考虑VA-ECMO的目的(表2)和适应症(表3),具体包括:
1)心脏骤停;
2)心源性休克;
3)顽固性室性心动过速;
4)LVAD支持期间右心室衰竭;
5)脱离体外循环失败。
| 表3 VA-ECMO的适应症 |
| 1. 心跳骤停(ECPR)
以下原因引起的心源性休克 2. 急性心肌梗死 3. 急性心肌炎 4. 缺血性或非缺血性心肌病进展 5. 由肺栓塞引起的急性右室功能衰竭 6. 由于肺部疾病而导致的右室功能衰竭 7. 先天性心脏病进展 8. 心脏移植后原发性移植物衰竭和急性同种异体移植物排斥反应 9. 过量服用心脏毒性药物 10. 脓毒性心肌病 11. 顽固性室速 12. LVAD支持期间的右心室衰竭 13. 体外循环脱机失败* |
| *手术适应症超出了本综述的范围。
CPR= cardiopulmonary resuscitation; LVAD= left ventricular assist device |
VA-ECMO的死亡预测因素包括:高龄、女性,较长的支持时间,基线心功能下降,高乳酸,周围血管疾病,慢性阻塞性肺疾病、肾功能不全、卒中、感染、低血糖、碱中毒,心肺复苏时设备置入时间,尿量减少。
三、心跳骤停
VA-ECMO越来越多地用于心脏骤停的初始复苏。ECPR是这种模式的首字母缩写,是快速实施ECMO的应用,为未能实现持续性自主循环恢复(ROSC)的患者提供循环支持(ROSC定义为连续20分钟不需要常规CPR的胸部按压)。持续ROSC后,对低心排患者使用ECMO不被认为是ECPR。这一重要的区别在已发表的报告中经常被忽视,这使得结果分析变得困难。最近的一项前瞻性队列研究对特定的患者进行了院内和院外ECPR,宣称有54%的生存率,出院时拥有完整的神经功能。
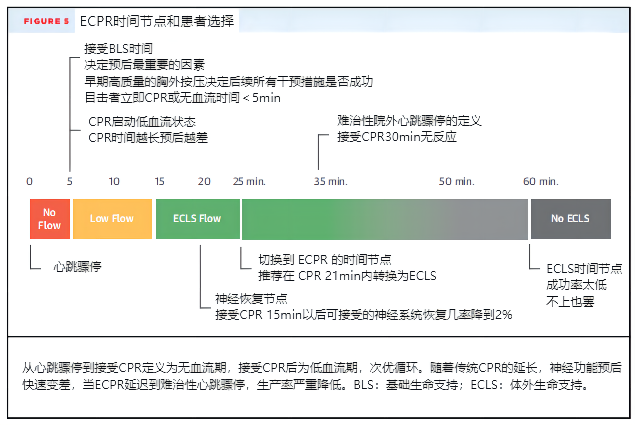
最重要的预后决定因素是接受基础生命支持的时间。早期的胸外按压会影响所有后续的干预措施。立即进行的目击者心肺复苏或无血流时间<5min时ECPR的先决条件。从心跳停止到开始心肺复苏的间隔被认为是无血流期,接受心肺复苏时是低血流期,循环较差(suboptimal circulation)。随着传统心肺复苏时间的延长,神经系统良好预后的概率迅速下降。当ECPR延迟到难治性心脏骤停,定义为传统心肺复苏术30 min后仍无反应,生存率极低。
ECPR应在心脏骤停后早期尝试,而不是在传统措施完全失败后尝试。研究建议在传统心肺复苏21 min内进行体外生命支持(VA-ECMO),在10 min内准备ECPR,在20 min内插管(图5)。
虽然ECPR的年龄上限因中心而异,但一些研究排除了70-75岁的患者。ECPR常用的纳入或排除标准为:
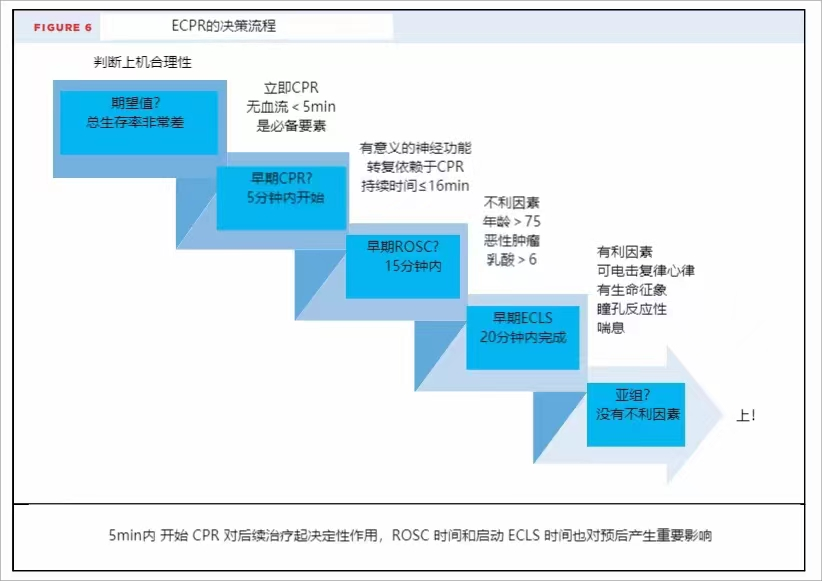
图6给出了一个启动ECPR的决策流程。院内心脏骤停可能是ECPR的有利环境。在无匹配队列研究中,ECPR具有更高的出院生存率(log-rank p<0.0001)和更好的1年生存率(log rank p=0.007)。在倾向得分-匹配组之间,在出院生存率(HR:0.51;95%可信区间[CI]:0.35-0.74;p<0.0001)、30天生存率(HR: 0.47: 95% CI: 0.28 to 0.77; p =0.003)和1年生存率(HR: 0.53; 95% CI: 0.33 to 0.83; p=0.006)方面有显著差距,说明ECPR优于常规CPR。
最近一项对ECPR研究的荟萃分析显示,与常规心肺复苏相比,ECPR与30天生存率绝对增加13%(95%可信区间:6%-20%;p < 0.001;需要治疗的人数:7.7),30天内良好的神经预后率更高(绝对风险差14%;95%可信区间:7%-20%;p < 0.0001;需要治疗的人数:7.1)。
四、心源性休克
心源性休克是血流动力学不稳定并损害终末组织器官灌注的危急情况。定义心源性休克的血流动力学参数包括:使用或不使用IABP情况下,心脏指数<2.0 l/min/m2,收缩压<90 mmHg,肺毛细血管楔压>24 mmHg,以及至少依赖2种正性肌力药物或血管活性药。仅通过药物治疗,获得恢复的可能性比较小。如果休克的原因是可逆的,则应考虑对患者进行VA-ECMO治疗。
心源性休克可起源于多种情况,包括左心室、右心室或双心室衰竭。表3列出了心源性休克的典型原因,在我们之前发表的文章中可以找到各种病因的详细综述。急性心肌梗死引起的心源性休克患者的出院的生存率为19.2%至87.5%。心肌炎为47%至83.3%,肺栓塞为57%至100%。VA-ECMO用于同种异体心脏移植的急性排斥反应可作为一种预防措施,有79%的出院生存率,作为挽救测量,生存率为14%。有报道称ECMO在药物过量或药物中毒中有使用成功地案例,与严重的心功能抑制相关。
有两组患者,一组为暴发性心肌炎(表4),另一组为肺栓塞合并急性右心室衰竭(表5),由于生存率良好而特别受到关注,在血流动力学不稳定的早期应考虑VA-ECMO。来自ELSO的数据,147例急性心肌炎患者出院生存率为61%。此外,ECMO正成为一种普遍的抢救工具,用于治疗各种侵入性手术导致的急性血流动力学受损,如经导管主动脉瓣置换术。
五、难治性室性心动过速
VA-ECMO已成功用于血流动力学稳定的难治性室性心动过速或室颤患者,无论病因如何。ECMO创造了一个连续的血流,保证了心室心动过速、心室颤动,或电风暴而接受心律失常治疗或射频消融患者的血流动力学稳定,帮助患者过渡到生存、病情稳定、心脏移植或LVAD植入。



评论0