
肝硬化失代偿期食管胃底静脉曲张破裂出血诊疗指南与病例分析
基于《肝硬化门静脉高压症食管、胃底静脉曲张破裂出血诊治专家共识(2025版)》及临床实践
一、肝硬化失代偿期食管胃底静脉曲张破裂出血的综合解析
病因与病理机制
1
核心病因
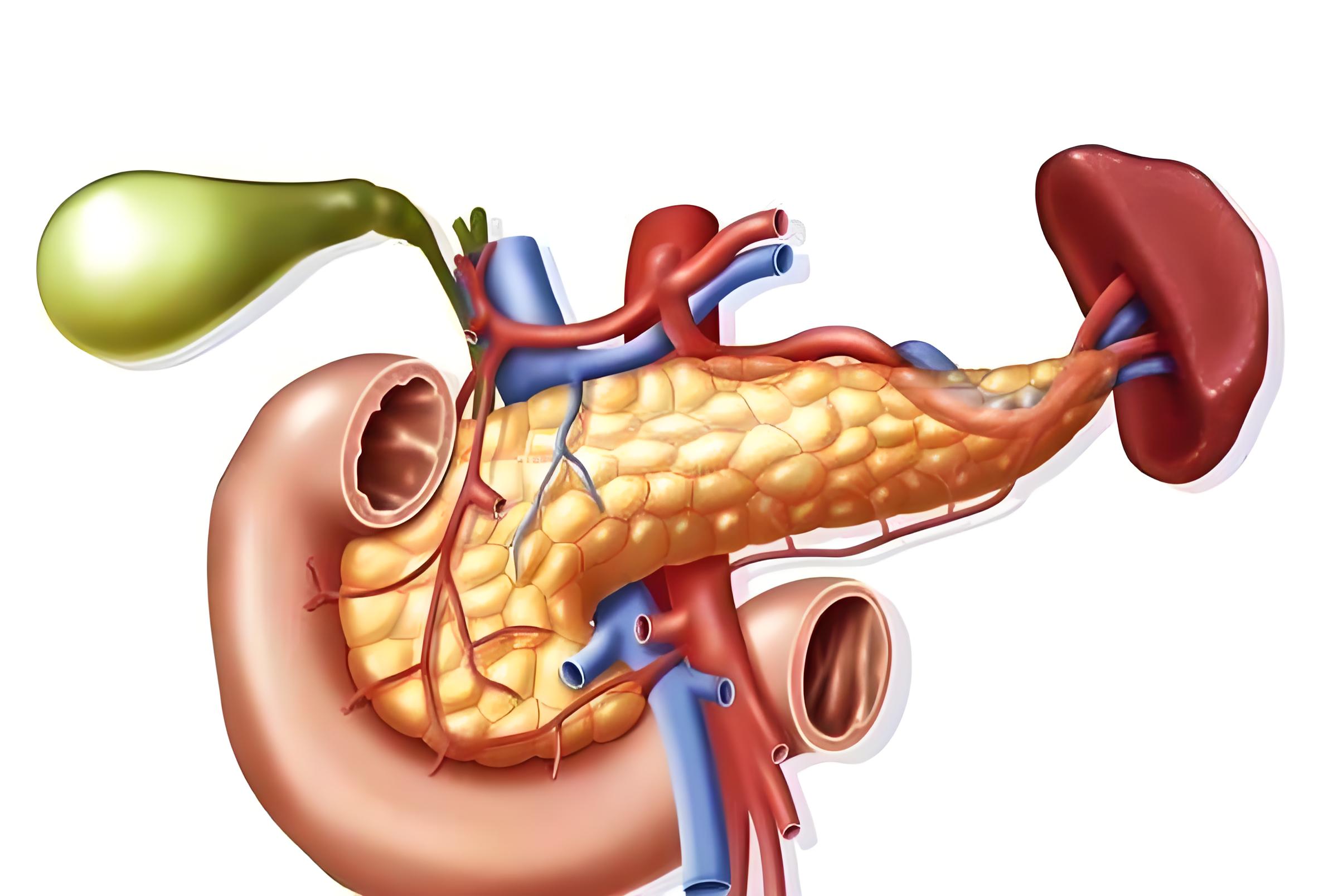
- 肝硬化→肝纤维化/结节再生→肝窦阻力↑→门静脉压力持续↑(门静脉压力梯度 ≥10 mmHg)
- 侧支循环开放:食管胃底静脉因解剖位置浅、管壁薄,最易破裂出血
2
破裂诱因
- 物理因素:门静脉压力骤升(如腹压增高、粗糙食物损伤)
- 病理基础:内镜下”红色征”(曲张静脉表面毛细血管扩张)预示出血风险↑
临床表现
1
典型症状
- 呕鲜红色或咖啡样血(占50%以上)、黑便、循环衰竭(休克、HR↑、BP↓)
- 失代偿体征:黄疸、腹水、肝性脑病(血氨↑)、脾大
2
实验室异常
- 凝血障碍:PT延长(INR>1.5)、APTT↑、血小板<100×10⁹/L(脾亢)
- 血红蛋白进行性↓(活动性出血时输血后仍难维持)
2025版诊疗指南核心更新
1. 诊断标准革新
- 非侵入性替代HVPG:肝脏硬度(LSM)≥25 kPa + 血小板<150×10⁹/L → 提示临床显著门脉高压(CSPH)
- 内镜检查分级:按曲张程度(F1-F3)及红色征(+/-)分层出血风险
2. 急性出血处理流程
A
疑似出血
初始复苏
1
气道保护:意识障碍/误吸风险者立即插管
2
液体复苏:限制性输血(Hb目标70g/L)
3
药物:生长抑素250μg静推+250μg/h维持
B
12h内急诊内镜
内镜治疗
1
食管曲张:EVL(套扎间隔2-4周)
2
胃底曲张:组织胶注射
3
失败/无法内镜:TIPS或手术
3. 关键药物更新
| 药物 | 用法与剂量 | 适用场景 |
|---|---|---|
| 卡维地洛 | 起始6.25mg bid,耐受后增至12.5mg bid | 一级预防(首选NSBB) |
| 特利加压素 | 2mg q4h静注,出血控制后减量 | 合并休克或NSBB禁忌者 |
| 头孢曲松 | 1g/日 IV,疗程≤7天 | 预防感染(出血控制即停) |
鉴别诊断
| 疾病 | 鉴别要点 | 辅助检查 |
|---|---|---|
| 消化性溃疡出血 | 既往溃疡史、腹痛规律性、NSAIDs使用史 | 内镜见溃疡面+血痂 |
| Mallory-Weiss综合征 | 剧烈呕吐后呕血、食管贲门黏膜撕裂 | 内镜见纵行裂伤 |
| 肝癌破裂出血 | 肝区肿块、AFP↑、CT示肝占位伴出血 | 增强CT/血管造影 |
二、典型病例报告(含失血性休克、凝血障碍)
基础信息
性别/年龄
男,58岁
主诉
呕血800ml伴黑便1天,意识模糊2小时
既往史
乙肝肝硬化10年(未规律抗病毒),脾切除术后3年,2年前曾行EVL
现病史及诊治经过
1. 入院评估
体征
- BP 78/50mmHg,HR 128次/分,SpO₂ 92%
- 皮肤黄染,腹膨隆(移动性浊音+)
实验室
- Hb 58g/L↓,PLT 45×10⁹/L↓
- PT 22s(INR 2.1),FIB 1.2g/L↓,血氨 98μmol/L↑
2. 急诊处理
复苏
气管插管保护气道 → 快速输注红细胞4U + 新鲜冰冻血浆600ml(Hb升至70g/L)
药物
- 生长抑素250μg静推→250μg/h维持
- 特利加压素2mg静注q4h(收缩内脏血管)
- 头孢曲松1g IV qd(预防感染)
内镜(2h内)
食管F3曲张静脉破裂(喷射出血),行EVL成功止血
3. 后续治疗
纠正凝血
- 维生素K₁ 10mg IV qd ×3天
- 丹参注射液 20ml+NS 250ml IV qd(改善微循环,研究示可↓PT/APTT)
二级预防
卡维地洛6.25mg bid起始,耐受后增至12.5mg bid
经验总结与复盘
1. 成功关键
- 气道优先管理避免误吸 → 内镜操作安全
- 限制性输血(Hb 70g/L)→ 避免门脉压反弹↑
2. 凝血异常处理要点
- 输注血浆(10-15ml/kg)联合维生素K₁纠正凝血因子缺乏
- 丹参辅助改善高凝状态(机制:抗血小板聚集+促纤溶)
3. 复盘改进
- 早期TIPS指征:Child-Pugh C级或HVPG>20mmHg者,若再出血应24h内行TIPS
- 抗病毒时机:出血稳定后立即启动恩替卡韦0.5mg qd(降低HBV-DNA载量)
三、2025版指南核心更新总结
诊断更新
LSM+血小板替代HVPG,基层更易推广
用药更新
卡维地洛成NSBB首选(优于普萘洛尔)
感染防控
抗菌药物疗程缩短至≤7天(避免耐药)
营养支持
出血控制24h后启动肠内营养(降低感染)
临床启示
急诊处理需”快、准、稳”——快速气道保护、精准分层治疗、稳定血流动力学,结合最新共识可显著改善预后。





评论0