高血压危象急救预案
- 诊断要点:
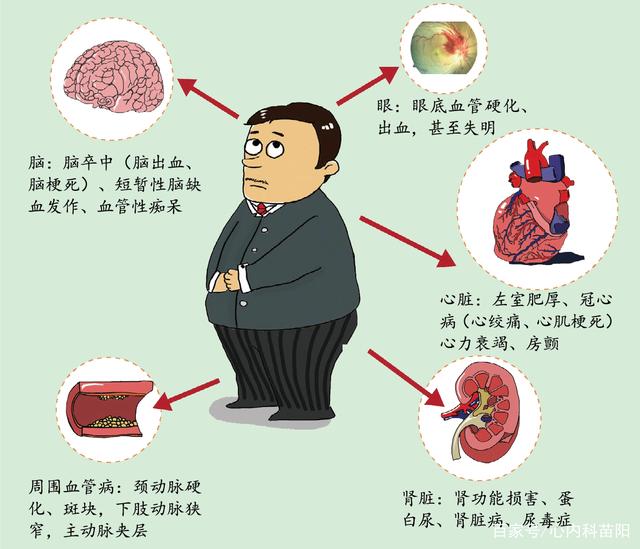
- 高血压危象包括高血压急症和高血压亚急症,高血压急症的特点是血压严重升高(BP>180/120mmHg)并伴发进行性靶器官功能不全的表现;高血压亚急症是高血压严重升高但不伴靶器官损害。
- 高血压急症包括高血压脑病、颅内出血、脑梗死、急性心肌梗死、急性左心衰竭伴肺水肿、不稳定性心绞痛、急性肾功能衰竭、主动脉夹层、先兆子痫和子痫等。需要特别指出的是:①在临床上,若患者SBP≥220mmHg和(或)DBP≥140mmHg, 则无论有无症状亦应视为高血压急症;②对于妊娠期妇女或某些急性肾小球肾炎患者,特别是儿童,高血压急症的血压升高可能并不显著,但对脏器损害更为严重;③某些患者既往血压显著增高,业已造成相应靶器官损害,未进行系统降压治疗,或者降压治疗不充分,而在就诊时血压未达到SBP>180mmHg和(或)DBP>120mmHg, 但检查明确提示已经并发急性肺水肿、主动脉夹层、心肌梗死或急性脑卒中者,即使血压仅为中度升高,也应视为高血压急症。
- 治疗
- 半卧位休息,避免躁动,抬高床头,心电监护,血压、血氧饱和度监测,监测尿量、意识等;吸氧,保持呼吸道通畅,保持血氧饱和度95%以上;查体包括心血管系统、神经系统、眼底、双上肢或下肢血压。
- 急查心电图、血常规、尿常规、血生化、出凝血、心肌酶学、血气分析、BNP,必要时头颅CT、床边心超、胸片或胸部CT;
- 高血压急症相关疾病治疗:
① 急性主动脉夹层:在保证脏器足够灌注的前提下,迅速将主动脉夹层患者的血压降低并维持SBP 100~120 mmHg,心率控制在≤60次/min。药物推荐用β受体阻滞剂、非二氢吡啶类钙通道阻滞剂如地尔硫䓬控制心室率,可联合使用乌拉地尔、拉贝洛尔、硝普钠等静脉降压药物控制血压达标。
② 急性脑缺血性卒中:急性缺血性卒中准备溶栓者或给予其他急性再灌注干预措施时,则需要静脉降压药物,将SBP降至180 mmHg,DBP降至110 mmHg以下。不准备溶栓的急性缺血性卒中24h内的降压治疗则需谨慎。而对于大面积脑梗死患者也需要行血压管控,管控目标应顾及颅脑外科手术;部分颅骨切除减压术前,管控目标≤180/100 mmHg;术后8h内,管控目标SBP为140~160 mmHg。降压药物可选择静脉输注拉贝洛尔、尼卡地平、乌拉地尔。
③ 急性脑出血:对于SBP150~220 mmHg且没有急性降压治疗禁忌证的脑出血患者,急性期降低SBP到140 mmHg是安全的。对于SBP>220 mmHg的脑出血患者,持续静脉输注降压药物进行强化降压,同时严密监测血压可能是比较合理的措施。降压药物可选择快速降压、平稳可控且不增加颅内压的药物,如乌拉地尔、拉贝洛尔等。
④蛛网膜下腔出血:蛛网膜下腔出血(SAH)尚无最佳的血压控制目标值,参考患者发病前的基础血压来修正目标值,高于基础血压的20%左右,避免低血压。动脉瘤处理前将SBP控制在140~160 mmHg是合理的。尼卡地平、乌拉地尔等可以用于动脉瘤性蛛网膜下腔出血后急性血压控制。
⑤ 高血压脑病:高血压脑病降压治疗以静脉给药为主,1h内将SBP降低20%~25%,血压下降幅度不可超过50%。降压药物选择拉贝洛尔、乌拉地尔或尼卡地平,硝普钠因可能引起颅内压升高,使用时需要更加谨慎。颅内压明显升高者可加用甘露醇、利尿剂。合并抽搐的高血压脑病患者需同时给予抗惊厥药物。
⑥ 急性心力衰竭:高血压急症引起急性左心力衰竭,常表现为急性肺水肿,为缓解症状和减少充血,应静脉给予血管扩张剂作为初始治疗方案。早期数小时应迅速降压,降压幅度在25%以内,推荐血管扩张剂联合利尿剂治疗。
药物推荐硝酸酯类、硝普钠、乌拉地尔。
⑦ 急性冠脉综合征:对于一般急性冠脉综合征患者,治疗目标建议<130/80 mmHg,DBP>60 mmHg,MAP降至60~100 mmHg,遵循高血压急症的总体降压节奏。需个体化制定降压目标值,尤其是老年人群。药物推荐首选硝酸酯类如硝酸甘油,可联合应用β受体阻滞剂。
⑧ 围术期高血压:年龄≥60岁的围术期高血压患者,血压控制目标<150/90 mmHg;年龄<60岁的围术期高血压患者,血压控制目标<140/90 mmHg。糖尿病和慢性肾病围术期高血压患者,血压控制目标<140/90 mmHg。术中血压波动幅度不超过基础血压的30%。药物推荐短效β受体阻滞剂(艾司洛尔)、乌拉地尔等。
⑨ 嗜铬细胞瘤:嗜铬细胞瘤降压和术前治疗首选α肾上腺素能受体阻滞剂如酚妥拉明、乌拉地尔,还可选用硝普钠,如果存在心律失常和心动过速,可在α受体阻滞剂的基础上加用β受体阻滞剂。
⑩急诊应激高血压:在血压监测的条件下使用可控性高的静脉降压药物,如乌拉地尔、尼卡地平、拉贝洛尔等。
⑪ 子痫前期及子痫:子痫前期的处理原则包括预防抽搐、有指征地降压、镇静、密切监测母胎情况、预防和治疗严重并发症、适时终止妊娠;子痫的处理原则为控制抽搐、控制血压、预防再抽搐以及适时终止妊娠。对于子痫前期和子痫患者,SBP>160 mmHg或DBP>110 mmHg时,宜给予降压药物,需降低血压≤160/110 mmHg。孕妇并发器官功能损伤时,则血压应控制在<140/90 mmHg, 不可低于130/80 mmHg。目前最常用于治疗妊娠高血压急症的药物包括拉贝洛尔、肼屈嗪、硝苯地平、尼卡地平、乌拉地尔。静脉注射拉贝洛尔和肼屈嗪是妊娠期严重高血压急性发作的一线治疗药物,口服硝苯地平也可以作为一线降压药物,尤其是静脉通路不可用时。对于重症子痫前期和子痫患者,首先静脉应用硫酸镁,有预防抽搐和协同降压的作用。
⑫ 儿童高血压急症:儿童高压血急症最初的6~8h降压水平不超过25%,在随后的24~48h,血压可进一步降低。首选拉贝洛尔、硝普钠,可选用艾司洛尔、尼卡地平或乌拉地尔。
⑬ 老年高血压急症:应测量直立位血压,以排除体位性低血压,并评估降压治疗的体位效应。>60岁老年人的SBP目标为降至150 mmHg以下,如能耐受,还可进一步降至140 mmHg以下,降压速度不宜过快,需遵循高血压急症的总体降压节奏。





评论0